
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Глава 1. Слуховая функция и нарушения слуха (краткие сведения)
СЛУХОРЕЧЕВАЯ
РЕАБИЛИТАЦИЯ
ГЛУХИХ ДЕТЕЙ
С КОХЛЕАРНЫМИ
ИМПЛАНТАМИ
Санкт-Петербург
УДК 616+376 К 68 Рецензенты:
А.И.Лопотко, д-р мед. наук, проф., заведующий проблемной лаборатории по реабилитации слуха и речи С.-Петербургского ГМУ им.И.П.Павлова,
Г.Н.Пенип, д-р пед.наук, проф., заведующий кафедры сурдопедагогики РГПУ им.А.И.Герцена
Королева И.В. Слухоречевая реабилитация глухих детей с кохлеарными имплантами / И.В.Королева.- СПб., 2005.- 90 с.
В книге главного специалиста Санкт-Петербургского НИИ уха, горла, носа и речи, профессора кафедры сурдопедагогики Российского государственного педагогического университета им. А.И.Герцена,- доктора психологических наук Королевой И.В. представлена структура и содержание слухоречевой реабилитации глухих детей с кохлеарными имплантами. Описаны критерии отбора детей на КИ; факторы, благоприятные для слухоречевой реабилитации детей с кохлеарными имплантами; закономерности слухоречевого развития детей на разных этапах после включения процессора кохлеарного импланта. Рассмотрены вопросы послеоперационного сопровождения ребенка сурдологом и сурдопедагогом, технической эксплуатации, организации процесса реабилитации для разных категорий пациентов.
Книга предназначена для сурдопедагогов, логопедов, аудиологов, сурдологов-оториноларингологов и других специалистов, занимающихся реабилитацией детей с нарушениями слуха.
© Королева И.В.
ОГЛАВЛЕНИЕ
Введение 5
Глава 1. Слуховая функция и нарушения слуха (краткие сведения)
1.1. Что такое звук 8
1.2. Ухо и слуховые центры мозга 8
1.3. Возникновение слуховых ощущений 9
1.4. Нарушения слуха 10
Глава 2. Кохлеарная имплантация
2.1. Сущность кохлеарной имплантации 11
2.2. Устройство и принцип работы кохлеарного импланта (КИ) 12
2.3. Отбор кандидатов на кохлеарную имплантацию
• Диагностическое обследование 15
• Критерии отбора пациентов па кохлеарную имплантацию 17
• Противопоказания для проведения кохлеарной имплантации17
• Факторы, благоприятные для использования КИ для развития восприятия речи и собственной речи у маленьких детей 17
• Факторы, благоприятные для использования КИ для развития восприятия речи и собственной речи у детей старшего дошкольного и школьного возраста 18
2.4. Операция кохлеарной имплантации
• Хирургическая операция 19
• Риск при операции 20
• Период восстановления 20
Глава 3. Послеоперационная реабилитация детей с кохлеарным имплантом21
3.1. Восприятие звуков ребенком с кохлеарным имплантом 23
• Особенности восприятия речи и звуков ребенком с КИ 23
• Оптимальные условия для развития слухоречевого восприятия у детей с КИ 26
3.2. Настройка процессора кохлеарного импланта
• Первое включение и программирование процессора КИ 27
• Настройка процессора КИ у позднооглохших детей 29
• Настройка процессора КИ у маленьких детей 30
• Настройка процессора КИ у детей старшего дошкольного и школьного возраста с врожденной глухотой 32
• Контроль правильности настройки процессора КИ 33
• Кохлеарный имплант и слуховой аппарат 35
3.3. Слухоречевая реабилитация детей с кохлеарным имплантом, потерявших слух после овладения речью
• Восстановление слухоречевого восприятия 36
• Коррекция нарушений произношения и голоса 44
• Психологическая поддержка. Роль родителей и близких ребенка 45
3.3. Слухоречевая реабилитация маленьких детей с кохлеарным имплантом, потерявших слух до овладения речью 47
• Коммуникативное развитие 49
• Развитие слухового восприятия неречевых и речевых сигналов с помощью кохлеарного импланта 50
• Развитие языковой способности 58
• Развитие устной речи 59
• Развитие невербального интеллекта, других психических функций и моторных навыков 62
• Психологическая поддержка. Роль родителей и близких ребенка. 63
3.4. Слухоречевая реабилитация долингвально оглохших детей старшего дошкольного и школьного возраста с кохлеарным имплантом 65
3.5. Сурдологическая и неврологическая помощь детям с КИ 67
3.6. Техническое сопровождение детей с кохлеарным имплантом 68
3.7. Кохлеарный имплант и FM-системы (системы «учитель-ученик») 69
ЗАКЛЮЧЕНИЕ 71
ЛИТЕРАТУРА 73
Приложение 1. Примерный речевой материал для развития слухоречевого восприятия у позднооглохших детей и ранооглохших детей, постоянно использовавших слуховой аппарат 75
Приложение 2.Пособия, необходимые для развития слухо-речевого восприятия, устной речи, языкового развития, когнитивных навыков у детей 85
Приложение 3.Предметы домашнего обихода, которые могут быть использованы в обучении ребенка раннего возраста 86
Приложение 4.План занятий для самостоятельной работы родителей с детьми младшего возраста с КИ 89
ВВЕДЕНИЕ
В настоящее время кохлеарная имплантация является наиболее перспективным направлением реабилитации глухих детей. Она позволяет полноценно интегрировать глухого ребенка в среду слышащих [3,5,14]. При кохлеарной имплантации производится хирургическая операция, в процессе которой во внутреннее ухо человека вводится система электродов, обеспечивающая восприятие звуковой информации посредством электрической стимуляции сохранившихся волокон слухового нерва.
Исследования ощущений при электрической стимуляции органа слуха у здоровых людей и людей с нарушением слуха проводились еще в 18 веке и продолжались до 20 века многими учеными, в том числе и отечественными - Вольт (1800), Риттер (1801), Бреннер (1863), Волохов (1934), Андреев (1934), Гершуни (1939) [12]. Было установлено, что у человека при этом возникают ощущения звона, стука, шипения и др. в зависимости от характеристик стимуляции. Эти данные легли в основу идеи возможности создания электрического кохлеарного протеза для глухих людей.
Настоящее развитие КИ стало возможным с появлением биоматериалов, которые могли быть имплантированы во внутреннее ухо и не отторгались организмом человека, а также разработкой электронных систем, способных преобразовывать звуковые сигналы в электрические стимулы, воспринимаемые слуховым нервом. Первые экспериментальные системы КИ стали появляться в 50-х годах 20 века. Они были громоздкими, человек не мог их носить сам, а слушал, только приходя в лабораторию. Внутренняя имплантированная часть присоединялась при этом к внешнему устройству с помощью разъемов или проводов, расположенных на голове пациента.
Первая переносная система КИ была имплантирована в 1957г. во Франции пациенту доктора Charles Eyries. Она была одноканальной (одноэлектродной), очень простой и передавала информацию только о наличии звука, но с ее помощью человек мог значительно лучше понимать речь при чтении с губ [13,14].
Коммерчески производимые системы КИ появились в 80-х г. 20 века, и важным этапом их развития было появление устройств, в которых внутренняя имплантированная часть не имела внешних выходов на голове пациента. Системы КИ развивались в двух направлениях. Во-первых, продолжали совершенствоваться одноканальные системы КИ. До сих пор более 200 человек в мире продолжают их использовать. Как правило, это позднооглохшие люди, которым КИ значительно облегчает понимание речи на основе слухо-зрительного восприятия. Однако отдельные пациенты с помощью одноканальных систем КИ способны понимать речь только на слух. Развитие и производство этих систем продолжалось до 90-х г.
Во вторых, начали разрабатываться многоканальные (многоэлектродные) системы КИ. В 1962 г. W.House и J.Urban первыми пытались это сделать. Однако в то время не было технологий, позволяющих реализовать эту идею. Она требовала сложной обработки речевого сигнала, мощных малогабаритных компьютеров. Поэтому W.House продолжил развитие одноканальных систем КИ. Разработка многоканальных систем была возобновлена в Австралии, Австрии, Бельгии и Франции в 80-х г. 20 века. Сейчас системы КИ продолжают развиваться в этом направлении [14,17].
В настоящее время 5 фирм производят системы КИ: Cochlear, (Австралия, КИ «Nucleus»), MED-EL (Австрия, КИ «Combi-40/40+», "Tempo+"), Advanced Bionics (США, КИ «Clarion»), «Digisonics DX-10» (Франция), «Laura» (Бельгия).
По мере совершенствования систем КИ, обеспечивающих все лучшее качество передаваемой речи, развития хирургических подходов и методов слухоречевой реабилитации быстро возрастало число людей, желающих использовать КИ. Сейчас в мире более 60000 пользователей КИ. Расширяется круг пациентов, которым рекомендуется использование КИ. Если сначала эти операции делались только позднооглохшим людям, то сейчас значительную часть из них составляют дети с врожденной глухотой. Количество ежегодно имплантируемых детей постоянно увеличивается. Кохлеарная имплантация проводится детям разного возраста, включая детей до года. Установлено, что чем раньше проводится имплантация, тем лучше ее результаты.
В Советском Союзе также были попытки создания систем КИ. В Москве под руководством М.Р. Богомильского был изготовлен опытный образец системы КИ, но его промышленное производство не было начато [2]. В начале 90-х годов экспериментальные исследования по экстракохлеарной имплантации проводились в Киеве [1].
Первая операция кохлеарной имплантации с серийно производимой австралийской системой КИ "Nucleus" была проведена в России в 1991 г. в Научном Центре аудиологии и слухопротезирования (г. Москва) [16]. С 1997 г. операции кохлеарной имплантации проводятся в Санкт-Петербурге и Москве. Сейчас в России КИ используют около 300 человек.
С.-Петербургский НИИ уха, горла, носа и речи является ведущим центром России, где проводят такие операции. Здесь осуществляется вся многокомпонентная система мероприятий, связанная с кохлеарной имплантацией. Она включает - комплексное диагностическое обследование и отбор пациентов, хирургическую операцию, послеоперационную слухоречевую реабилитацию пациентов. В реализации этой системы участвуют до 30 специалистов разного профиля - хирург-отоларинголог, аудиолог, сурдолог, сурдопедагоги, психоневрологи, психологи, логопеды и др. [3,4,7].
Послеоперационная слухо-речевая реабилитация - самый длительный и трудоемкий этап кохлеарной имплантации, длительность и эффективность которого у детей зависит от многих факторов. Длительность реабилитации у детей с врожденной глухотой составляет 3-5 и более лет [4-7].
Как показывает наш опыт, важнейшую роль в успешной реабилитации детей с КИ играет организация этого процесса на местах. В центре кохлеарной имплантации проводится настройка процессора КИ, первый интенсивный курс слухоречевой реабилитации, регулярное консультирование специалистов и родителей по различным проблемам пациентов с КИ. Многолетняя ежедневная коррекционная работа по развитию ребенка с КИ ложится, прежде всего, на плечи местных специалистов и их родителей. Поэтому обеспечение их информацией по проблеме реабилитации глухих детей с КИ является сегодня одним из важнейших условий для распространения этого высокотехнологичного метода реабилитации в нашей стране, с ее огромной территорией и недостаточной информированностью специалистов в регионах.
В С.-Петербургском НИИ уха, горла, носа и речи накоплен богатый опыт реабилитации детей и взрослых с КИ [4-7,10]. Здесь прошли реабилитацию около 100 пациентов, имплантированных не только у нас центре, но и в других центрах страны и за рубежом. Среди наших пациентов есть дети разного возраста; дети, имеющие и не имеющие слуховой опыт; слепоглухие пациенты; дети глухих родителей. Самый маленький наш пациент был имплантирован в возрасте 1,5 года.
В книге представлены структура и содержание послеоперационной реабилитации детей с КИ. Описаны методика развития слухоречевого восприятия с КИ у детей разных групп, послеоперационное сопровождение пациентов специалистами. Рассмотрены вопросы организации процесса реабилитации детей с КИ.
Что такое звук
Звук возникает в результате колебания каких-либо предметов с определенной частотой. Например, звуки многих музыкальных инструментов - это результат колебания натянутых струн (скрипка, гитара, пианино) или натянутой кожи (барабан). Речь возникает при колебании голосовых складок у нас в гортани. Эти звуковые колебания распространяются по воздуху и попадают в наше ухо. Звуки различаются по громкости и по высоте (частоте колебаний). Единицей измерения громкости звуков является децибел (как, например, метры при измерении длины). Чем громче звук, тем больше число децибел. Единицей измерения частоты является герц (1 колебание за секунду). Чем больше частота звука (чем больше число герц), тем более высоким он слышится. Основная часть звуков речи имеет частоты от 100 до 6000 герц.
Ухо и слуховые центры мозга
Ухо состоит из 3-частей: наружного, среднего и внутреннего уха. Почти все части наружного уха можно увидеть - это ушная раковина, наружный слуховой проход и барабанная перепонка, которая отделяет наружное ухо от среднего. За барабанной перепонкой находится среднее ухо - это небольшая полость, в которой располагаются 3 маленькие косточки, соединенные последовательно друг с другом. Первая из этих косточек (молоточек) прикреплена к барабанной перепонке, последняя - стремечко - прикреплена к тонкой перепонке овального окна, которая отделяет среднее ухо от внутреннего уха.
Внутреннее ухо - самая маленькая и самая важная часть уха. Она еще называется улиткой, т.к. по форме напоминает раковину улитки. Внутреннее ухо заполнено жидкостью, в нем на специальной пластинке располагаются чувствительные (волосковые) клетки, число которых составляет несколько десятков тысяч. Волосковые клетки - это слуховые рецепторы, отвечающие на звуки разных частот. Эти клетки соединяются со слуховым нервом (содержит 31 тыс. волокон), передающим слуховую информацию в центры мозга.
Анализ звуков и речи производится в подкорковых и корковых центрах мозга. В подкорковых центрах производится анализ информации о локализации источника звука, формирование непроизвольных реакций на звуки и др. Основная обработка речи, узнавание, запоминание, интерпретация речевых и неречевых сигналов осуществляется в коре больших полушарий мозга. Корковые центры включают слуховые и ассоциативные зоны коры больших полушарий мозга. Слуховые зоны располагаются в височных: отделах и имеют развитые связи с двигательными и зрительными центрами мозга. В ассоциативных зонах коры больших полушарий происходит интеграция информации, поступающей от разных органов чувств. У правшей ведущую роль в анализе речи играет левое полушарие мозга. Для большой части левшей активное участие левого полушария в восприятии речи (доминирование правого полушария или отсутствие межполушарной асимметрии).
Нарушения слуха
Нарушения слуха происходят либо в результате повреждений частей наружного и среднего уха (кондуктивная тугоухость), либо при повреждении частей внутреннего уха (сенсоневральная тугоухость). При сенсоневральной тугоухости, прежде всего, повреждаются волосковые клетки. У части больных, особенно при потере слуха вследствие менингита, происходит также частичное повреждение слухового нерва. При этом поврежденные волосковые клетки, как правило, не восстанавливаются. Большие потери слуха и глухота наступают именно при сенсоневральной тугоухости. Существуют еще центральные нарушения слуха, обусловленные повреждениями подкорковых и корковых центров слуховой системы и связанные с нарушением обработки звуков и речи.
При оценке потерь слуха у пациента определяют пороги слуха, т.е. громкость самых тихих звуков, которые он может слышать. Пороги слуха измеряют в децибелах, чем хуже человек слышит, тем большие пороги слуха (в децибелах, дБ) он имеет. Пороги слуха измеряются для звуков разной высоты (частоты в герцах, Гц) и таким образом получают аудиограмму. Степень снижения (потери) слуха или степень тугоухости определяется как среднее арифметическое значение тональных порогов слуха по воздушной проводимости в диапазоне основных частот речи. В международной классификации степень потери слуха оценивается в основном речевом диапазоне 500-4000 Гц, при этом оцениваются средние порош слуха для тонов 500,1000, 2000,4000 Гц.
В зависимости от степени снижения слуха выделяют I, II, III, IV степени снижения слуха (тугоухости) и глухоту.
Таблица 1.
Слуховое восприятие при различной степени потери слуха.
| Степень потери слуха | Средние пороги слуха | Восприятие разговорной и громкой речи | Восприятие шепотной речи |
| I | 26-40 дБ | 6-3 м | 2 м - у уха |
| II | 41 -55 дБ | 3 м - у уха | Нет - у уха |
| III | 56-70 дБ | громкая речь у уха | Нет |
| IV | 71-90 дБ | крик у уха | Нет |
| глухота | >91 дБ | Нет |
В зависимости от того, когда человек потерял слух, выделяют:
• врожденную глухоту. Это глубокая потеря слуха с самого рождения. Люди с врожденной глухотой могут научиться речи только с большим трудом, и чаще используют язык жестов для общения.
• долингвальную глухоту. К ней относятся потери слуха в раннем детстве до полноценного овладения речью.
• постлингвальную глухоту, К ней относятся потери слуха, возникшие после овладения речью (позднооглохшие пациенты).
Люди с нарушениями слуха плохо воспринимают речь и другие звуки, они слышат их как тихие, неразборчивые. В большинстве случаев им помогает слуховой аппарат, который усиливает звуки. Однако если у человека очень сильно повреждены или утрачены волосковые клетки, то слуховой аппарат не помогает. В этом случае внутреннее ухо не может преобразовать звуковые колебания в электрические сигналы, что необходимо для восприятия звуков мозгом.
Глава 2. Кохлеарная имплантация
2.1. Сущность кохлеарной имплантации
Если слуховые рецепторы - волосковые клетки улитки повреждены и не могут преобразовать звуковые колебания в электрические сигналы, воспринимаемые мозгом, то это может сделать кохлеарный имплант (КИ). Использование КИ основано на том, что при сенсоневральной тугоухости наиболее часто поражены рецепторы улитки (волосковые клетки), в то время как волокна слухового нерва долгое время остаются сохранными. КИ по существу является разновидностью слухового аппарата. Однако он не просто усиливает звук. Он заменяет волосковые клетки внутреннего уха и передает звуковую и речевую информацию с помощью слабых электрических разрядов прямо слуховому нерву. КИ дает возможность воспринимать высокочастотные звуки, которые люди с большой потерей слуха не слышат даже с помощью мощных слуховых аппаратов. При кохлеарной имплантации производится хирургическая операция, в процессе которой во внутреннее ухо пациента вводятся электроды, обеспечивающие восприятие звуков благодаря электрической стимуляции слухового нерва. Однако кохлеарная имплантация - это не только хирургическая операция, а целая система мероприятий. Она включает
• предоперационное диагностическое обследование и отбор пациентов,
• хирургическую операцию,
• послеоперационную слухоречевую реабилитацию пациентов с КИ.
2.2. Устройство и принцип работы кохлеарного импланта
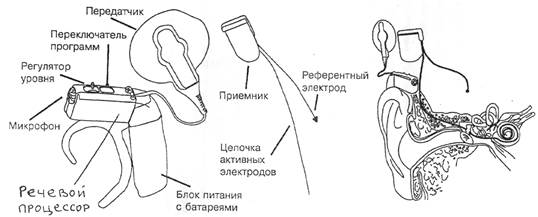
Современные модели КИ производства разных фирм при технических отличиях имеют сходную конструкцию. КИ состоит из 2-х основных частей - имплантируемой и наружной (Рис.1). Имплантируемая часть содержит приемник, цепочку активных электродов и референтный электрод. Она является самостоятельной и полностью автономной, т.к. не имеет никаких внешних выводов, не содержит элементов питания и каких-либо других деталей, требующих замены.
А Б В
Рис. 1. Устройство кохлеарного импланта на примере системы "ТЕМРО+" (фирма MED-EL, Австрия).
Примечание: А - внешняя часть системы КИ, Б - внутренняя (имплантируемая) часть, В - схема расположения КИ на голове пациента.
Наружная часть КИ включает микрофон и речевой процессор, размещаемые в корпусе заушного (в старых моделях - карманного) слухового аппарата, а также радиопередатчик. Радиопередатчик носится за ухом под волосами. Он притягивается к имплантированной части через кожу с помощью магнита. Речевой процессор является главной и самой сложной наружной частью КИ. Он представляет собой малогабаритный специализированный компьютер. На наружных частях КИ есть регуляторы, которые позволяют регулировать громкость звуков, выбрать программу их обработки и др. Там также имеются специальные индикаторы, контролирующие его работу, в том числе индикатор разрядки батарей (обычно световой и звуковой). Кроме того, к нему можно подключить разные внешние устройства - телевизор, телефон и др.
Для работы КИ нуждается в электрическом питании. Источником питания КИ служат перезаряжаемые аккумуляторы или одноразовые батареи. Карманные модели КИ снабжены аккумуляторами. Миниатюрные модели КИ в виде заушины используют одноразовые батареи. Модель КИ Теmро+ (фирма MED-EL, Австрия) может использовать одноразовые батареи и аккумуляторы, которые располагаются в выносном блоке. Питания одноразовых батарей обычно хватает на несколько дней работы КИ, и поэтому их использование требует значительных финансовых затрат. Поэтому многие пациенты, имеющие модель КИ в виде заушины, предпочитают использовать перезаряжаемые аккумуляторы, расположенные в выносном блоке. КИ имеют специальный (обычно световой и звуковой) индикатор разрядки батарей.
Внутренняя (имплантированная) часть КИ не требует замены по мере роста ребенка. Это определяется тем, что к моменту рождения ребенка внутреннее ухо у него сформировано и больше не растет, с ростом ребенка увеличиваются размеры только черепа и мозга. Во время операции цепочка электродов фиксируется, чтобы по мере роста головы ребенка положение электродов в улитке не менялось.
Современные модели КИ разработаны таким образом, что при создании новых более совершенных моделей КИ можно заменить внешнюю часть КИ на новую, не проводя повторную операцию. Сейчас у многих пациентов, имплантированных ранее, проводится замена карманного варианта процессора КИ на миниатюрную модель-заушину.
Модели КИ различных производителей отличаются числом электродов, стратегиями обработки речевых сигналов и рядом других технических деталей.
Количество электродов и стратегии обработки речевых сигналов являются основными характеристиками КИ, которые определяют разборчивость речи, воспринимаемой с помощью КИ. Количество электродов в разных моделях КИ составляет от 8 до 24. Каждый электрод передает информацию об определенном диапазоне частот звуковых сигналов. Как показали исследования, для передачи речевой информации, в принципе, достаточно 8 каналов. Более значительно влияет на разборчивость речи стратегия обработки ее процессором КИ. В настоящее время наилучшую разборчивость обеспечивают системы с быстрыми стратегиями обработки (СIS), которые передают информацию о тонкой временной структуре речи [9,17].
Фирмы-производители КИ постоянно совершенствуют КИ, улучшая их различные параметры - качество обработки речевой информации, ее помехоустойчивость, размеры и др. Созданы различные модификации электродов (укороченного, расщепленного), предназначенные для людей с частичной оссификацией или аномалией улитки, которым невозможно ввести электрод стандартной длины. Укороченный электрод используется также для имплантации людей с хорошими остатками слуха в низкочастотном диапазоне. При этом КИ передает информацию о высокочастотной части речи, а низкочастотную часть информации человек воспринимает с помощью слухового аппарата на этом же ухе. Как показали исследования, у человека при этом достигается значительно более высокая разборчивость и естественность звучания воспринимаемой речи.
Разрабатывается полностью имплантированная модель КИ. В настоящее время основная проблема создания такого КИ связана с отсутствием элементов питания, которые смогут обеспечивать его работу.
Для восстановления слуха у людей с поврежденными слуховыми нервами, которым не поможет кохлеарный имплант, создан стволомозговой имплант. Он имплантируется в кохлеарные ядра ствола мозга во время нейрохирургической операции. Такой имплант в мире используют несколько сотен человек.
Как работает кохлеарный имплант
1. Сначала звуки воспринимаются микрофоном
2. Затем сигнал от микрофона поступает к речевому процессору.
3. Речевой процессор преобразует звуки в закодированный сигнал, который состоит из быстрой последовательности электрических импульсов.
4. Закодированный сигнал передается по кабелю в радиопередатчик
5. Радиопередатчик передает закодированный сигнал в виде радиосигналов через кожу головы к приемнику под кожей.
6. Имплантированный приемник декодирует сигнал и посылает его в виде последовательности электрических сигналов на электроды в улитке.
7. И, наконец, слабые электрические сигналы, передаваемые электродами, стимулируют слуховой нерв. Различные части нерва стимулируются разными электродами в соответствии с частотой звука, получаемой микрофоном. В ответ слуховой нерв и передает нервные импульсы мозгу, который воспринимает их как звуки.
2.3. Отбор кандидатов на кохлеарную имплантацию
Диагностическое обследование
Перед операцией каждый пациент проходит в Центре кохлеарной имплантации диагностическое обследование, которое занимает 7-10 дней и включает [3,9,11]:
• отологический осмотр
• аудиологическое обследование (определение типа нарушения слуха, уровня поражения слуховой системы и степени потерь слуха)
• тональная и речевая аудиометрия (для маленьких детей - игровая аудиометрия или аудиометрия методом Сузуки) без слуховых аппаратов и со слуховыми аппаратами (оценка порогов слуха и эффективности слухопротезирования)
• импедансометрия (оценка состояния структур среднего уха и проходимости слуховой трубы)
• регистрация слуховых вызванных потенциалов и отоакустической эмиссии (объективная оценка степени снижения слуха, исключения ретрокохлеарных нарушений). В некоторых случаях - регистрация микрофонного потенциала.
• электрофизиологическое тестирование возбудимости волокон слухового нерва (промонториальный или эндоауральный тест)
• вестибулометрия (для оценки функции вестибулярного аппарата)
• компьютерная томография и ЯМР-томография улитки (для оценки состояния тимпанальной лестницы улитки и возможности введения электрода, выявлений аномалий улитки и среднего уха)
• электроэнцефаллография и допплерография сосудов головного мозга (определение состояния структур мозга и мозгового кровообращения)
• консультация терапевта и анестезиолога, общее медицинское обследование с целью оценки соматического состояния и возможности проведения операции под наркозом,
• психоневрологическое обследование (оценка нервно-психического статуса)
• сурдологопедическое обследование (оценка слухового восприятия с использованием адекватно подобранного слухового аппарата и без него, оценка состояния артикуляторного аппарата, звукопроизношения, словаря, грамматико-синтаксической структуры речи, навыков чтения, письма, чтения с губ и др.)
• психологическое тестирование (оценка уровня коммуникативного и интеллектуального/невербального развития, памяти, внимания, обучаемости, особенностей эмоционально-волевой сферы и др.).
• оценка перспективности использования КИ для развития восприятия речи и собственной речи [8].
Решение о том, является ли пациент подходящим кандидатом на кохлеарную имплантацию, принимается на основании результатов диагностического обследования пациента специальной комиссией Центра, включающей специалистов разного профиля. На комиссии также рассматривается вопрос о том, на каком ухе у пациента лучше проводить операцию. Важно отметить, что в каждом случае решение об операции принимается индивидуально для конкретного пациента. При этом отдельные критерии могут не выполняться, кроме обязательного добровольного согласия на операцию и последующую реабилитацию. При отборе пациентов на кохлеарную имплантацию на бюджетной основе важное значение имеют данные опенки перспективности использования КИ для восприятия речи и развития речи у пациента.
Критерии отбора пациентов на кохлеарную имплантацию
1. Двусторонняя сенсоневральная потеря слуха с порогами слуха в области речевых частот (500-4000 Гц) более 95 дБ.
2. Пороги слуха в оптимально подобранном слуховом аппарате более 50 дБ, разборчивость речи менее 20%.
3. Взрослые и подростки с хорошими навыками устной речи.
4. Отсутствие серьезных соматических противопоказаний к оперативному вмешательству.
5. Отсутствие психических и грубых неврологических нарушений, затрудняющих использование КИ и проведение слухоречевой реабилитации.
6. Наличие поддержки со стороны местных специалистов, родителей и родственников в проведении послеоперационной слухоречевой реабилитации пациента.
Противопоказания для проведения кохлеарной имплантации
1. Полная или частичная, но значительная оссификация улитки (препятствует введению электрода в улитку).
2. Ретрокохлеарная патология слуховой системы (КИ заменяет рецепторы улитки. При повреждении слуховой системы выше улитки электрические импульсы от КИ не могут передаться в слуховые центры мозга).
3. Отрицательные результаты электрофизиологического тестирования слуха (свидетельствуют о повреждении слухового нерва).
4. Сопутствующие соматические и психические заболевания, препятствующие проведению хирургической операции под общей анестезией и последующей слухоречевой реабилитации.
5. Отсутствие мотивации к послеоперационной слухоречевой реабилитации и отсутствие поддержки со стороны местных специалистов и членов семьи.
Хирургическая операция
Операция имплантации выполняется под общим наркозом и длится в среднем около трех часов. Перед операцией волосы за ухом сбриваются. Операция начинается с надреза кожи за ухом и чуть выше, чтобы обеспечить доступ через кость к внутреннему уху. Сначала в кости делается небольшое углубление, в котором размещается приемник. Затем в улитку (тимпанальную лестницу) через специально сделанное отверстие вставляется цепочка активных электродов, а референтный электрод располагается под кожей. Важно, чтобы вся цепочка активных электродов была введена в улитку. Это обеспечит наиболее точную передачу речи слуховому нерву во всем частотном диапазоне. Для контроля введения цепочки электродов в улитку во время операции регистрируется акустический рефлекс (сокращение, стапедиальной мышцы среднего уха) в ответ на электрическую стимуляцию. Электроды и приемник надежно закрепляются, чтобы предотвратить их смещение. После этого надрез за ухом зашивается. В течение нескольких недель волосы за ухом отрастают и заживший надрез на коже, как и имплантированные части устройства, будут не видны.
В последние годы разрабатываются щадящие хирургические подходы, которые позволяют сохранить остатки слуха на имплантированном ухе. У пациентов с хорошими остатками слуха в низкочастотном диапазоне это обеспечивает более естественное звучание воспринимаемой речи и возможность сочетанного использования слухового аппарата и КИ на имплантированном ухе.
Риск при операции
Также как многие хирургические процедуры, установка импланта проводится под общим наркозом. Риск от операции имплантации сопоставим с риском обычных хирургических операций на среднем ухе. Какие-либо серьезные последствия после операции КИ неизвестны. К числу возможных осложнений, которые иногда встречаются, можно отнести задержку заживления раны, боль, чувство онемения вокруг импланта, вестибулярные расстройства и временное изменение вкуса. Все эти ощущения достаточно быстро проходят в послеоперационном периоде.
Период восстановления
На следующий день после операции ребенок может самостоятельно двигаться почти без ограничений, хотя повязка на голове остается несколько дней, чтобы защитить разрез. Как правило, через неделю у ребенка снимают швы и выписывают из больницы. В некоторых центрах взрослые пациенты выписываются в день операции или на следующий день. Большинство взрослых пациентов отмечают, что они полностью восстанавливаются после операции менее чем за две недели.
После операции, как правило, делают повторную компьютерную томографию улитки для контроля полноты введения электрода.
Наркоз оказывает определенное негативное влияние на центральную нервную систему ребенка. Кроме того, большая часть детей с нарушениями слуха имеет различные неврологические расстройства вследствие перинатальной патологии, перенесенных нейроинфекций (менингит). Поэтому после операции детям рекомендуется пройти курс стимулирующей медикаментозной терапии под наблюдением невролога (кавинтон, нейромультивит, актовегин и др.). Это благоприятно сказывается на последующей слухоречевой реабилитации.
Имплант не может создать какие-либо слуховые ощущения до тех пор, пока не будет запрограммирован и включен речевой процессор, находящийся во внешней части КИ. Включение речевого процессора обычно происходит через 3-4 недели после операции, когда пациент приедет в клинику для его подключения. Прежде чем это произойдет, должен полностью зажить послеоперационный разрез на коже, и исчезнуть отек на месте операционного разреза. Если отек не спал, то он не позволяет магниту внешнего передатчика держаться на голове ребенка. В таком случае подключение производят позднее.
После операции ребенок должен продолжать носить слуховой аппарат на не имплантированном ухе. Через несколько дней он может продолжить заниматься с родителями и сурдопедагогом. Родители маленького ребенка должны за этот период подготовить его к подключению процессора КИ - выработать у него условно-рефлекторную двигательную реакцию на звук (например, надевание колец на пирамидку или бросание пуговиц в коробочку, см. далее), и сформировать представление о громкости звука («громкий-тихий»).
До подключения ребенок может посещать детское учебное заведение, если позволяет его соматическое состояние. Необходимо только избегать простудных заболеваний, т.к. это может привести к воспалительным процессам в ухе.
У позднооглохших детей
Процесс настройки речевого процессора у позднооглохших детей значительно облегчается, поскольку у них сохранна речь, они могут дать точный отчет о своих ощущениях и могут сравнить их с прежними слуховыми ощущениями. Первая настройка занимает обычно до 40-50 мин. Следует иметь в виду, что значения параметров (особенно максимального комфортного уровня громкости), достигаемых при первой настройке, как правило, значительно ниже их реальных уровней, получаемых при окончательной настройке. Связано это с субъективностью комфортного уровня громкости и длительной слуховой депривацией, которая вызывает у глухих значительную настороженность к громким звукам и боязнь появления неприятных слуховых ощущений. Очень важно избежать возникновения у ребенка неприятных ощущений, особенно при первой настройке. Для этого после настройки и включения микрофона КИ надо сразу дать послушать ребенку громки
Последнее изменение этой страницы: 2016-08-11
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...