
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Неинфекционные воспалительные заболевания
Красный плоский лишай
Красный плоский лишай — воспалительное заболевание кожи и слизистых, течение которого может быть как острым, так и хроническим. Проявляется зудящими плоскими (латинское слово «planus» означает «плоский») папулами на коже и молочно-белыми высыпаниями на слизистой рта. Синоним: lichen ruber planus.
Эпидемиология и этиология
Возраст 30—60 лет.
Пол
Женщины болеют чаще.
Раса
Гипертрофическая форма красного плоского лишая чаще встречается у негров.
Этиология
Неизвестна. Некоторые лекарственные средства вызывают сыпь, похожую на красный плоский лишай.
Анамнез
Начало
Острое (дни) или постепенное (недели).
Течение
От нескольких месяцев до нескольких лет.
Жалобы
Кожа. Зуд, нередко мучительный. Иногда зуда нет.
Слизистые. Пораженная слизистая болезненна, особенно при изъязвлении.
Физикальное исследование
Кожа
Элементы сыпи. Плоские, гладкие, блестящие папулы и бляшки диаметром 1 — 10 мм, с четкими границами (рис. 12-1 и 12-2). Ред- ко — пузыри. Толстые бляшки, нередко ги-перпигментированные. Цвет. Красновато-розовый, с сиреневым или фиолетовым оттенком и белесой исчерчен-ностью (сетка Уикхема). Сетка Уикхема хорошо видна под лупой после смазывания пораженного участка вазелиновым маслом. У темнокожих больных часто развивается послевоспалительная гиперпигментация. Форма. Многоугольная или овальная. Расположение. Папулы располагаются группами, сливаясь между собой и образуя линии (феномен Кебнера — свежие высыпания в месте травмы) и кольца, либо беспорядочно расположенные обособленные элементы.
Локализация. Сгибательная поверхность запястий, поясница, веки, голени (толстые ороговевающие бляшки), волосистая часть головы, головка полового члена. Актиническая форма красного плоского лишая — открытые участки тела.
Слизистые
У 40—60% больных кроме кожи поражена слизистая ротоглотки.
Элементы сыпи
• Сетчатая форма: белые прожилки или пятна (участки гиперкератоза), образующие кружевной рисунок на слизистой щек (рис. 12-3), губ, языка и десен. Самая частая форма поражения слизистых.

Рисунок 12-1. Красный плоский лишай.Сгруппированные плоские блестящие папулы ибляшки с характерным сиреневым оттенком. На поверхности элементов различимы белые кружевные прожилки — сетка Уикхема
Гипертрофическая форма: плотные белесые бляшки, на поверхности которых видна сетка Уикхема. Напоминает лейкоплакию и встречается на слизистой щек. Атрофическая форма: ярко-красные бляшки, на окружающей слизистой обычно видна сетка Уикхема. Эрозивно-язвенная форма: неглубокие эрозии, покрытые фибринозными пленками, на языке и слизистой щек; ярко-красные болезненные эрозии на деснах (десквама-тивный гингивит, рис. 12-4). Буллезная форма: пузыри диаметром до нескольких сантиметров. После разрыва пузыря образуется эрозия. Наряду с пузырями на слизистой щек находят молочно-белые бляшки с сетчатым рисунком; они болезненны и нередко изъязвляются.
Высыпания на слизистой рта изредка оз- локачествляются.
Локализация. Слизистая десен, щек, языка, губ, пищевода.
Половые органы
Обособленные папулы, кольца, эрозии — на половом члене (чаще всего на головке), мошонке, больших и малых половых губах и слизистой влагалища.
Волосы и ногти
Волосистая часть головы. Атрофия кожи головы с рубцовой алопецией. Ногти. Разрушение ногтевого валика и ногтевого ложа; чаще всего страдают большие пальцы ног.
Таблица 12-А.Лекарственные средства и химические соединения, вызывающие сыпь, похожую на красный плоский лишай

Клинические формы
Помимо классической описано множество клинических форм красного плоского лишая.
Гипертрофическая форма
Синоним: lichen raber planus hypertrophicus. Крупные толстые бляшки на голенях. Чаще встречается у мужчин-негров.
Фолликулярная форма
Синоним: lichen planopilaris. Ороговевающие папулы в устьях волосяных фолликулов и вокруг них. Бляшки. Элементы сыпи не сливаются между собой; пораженная область на ощупь напоминает терку. Заболевание завершается рубцовой алопецией (см. с. 32). Сочетание фолликулярного красного плоского лишая волосистой части головы с рубцовой алопецией и классическим красным плоским лишаем кожи и слизистых известно как синдром Грэма Литтла.
Буллезная форма
Синоним: lichen ruber planus pemphigoides. На поверхности папул и бляшек или на чистой коже появляются везикулы и пузыри. Методом прямой иммунофлюоресценции показано сходство буллезного красного плоского лишая, возникающего на чистой коже, с буллезным пемфигоидом (см. с. 414). В сыворотке и тех, и других больных находят IgG-аутоантитела к антигенам базаль-ной мембраны.
Актиническая форма Синоним: lichen planus actinicus. Папулезные высыпания располагаются на открытых участках тела (обычно на тыльной поверхности кистей и предплечий).
Эрозивно-язвенная форма
Синоним: lichen ruber planus ulcerosus. Развивается при изъязвлении классических высыпаний. Язвы, особенно на подошвах, плохо поддаются лечению, и иногда требуется трансплантация кожи.
Сыпь, похожая на красный плоский лишай
Высыпания, клинически и гистологически напоминающие красный плоский лишай, могут возникать при хронической реакции «трансплантат против хозяина», дерматомио-зите, лимфосаркомах, а также под действием ряда лекарственных средств и химических соединений (табл. 12-А).

Рисунок 12-2. Красный плоский лишай: генерализованные высыпания.Множество маленьких плоских розовато-сиреневых папул, часть из которых расположена вокруг волосяных фолликулов. На туловище многие папулы располагаются группами и сливаются
Дифференциальный диагноз
Кожа
Классическая форма красного плоского лишая. Дискоидная красная волчанка, псориаз, розовый лишай, зудящие дерматиты, реакция «трансплантат против хозяина», поверхностная форма базальноклеточного рака, болезнь Боуэна (плоскоклеточный рак in situ). Гипертрофическая форма красного плоского лишая. Псориаз, ограниченный нейродермит, узловатая почесуха, варикозная экзема, саркома Капоши.
Лекарственная сыпь, похожая на красный плоский лишай. См. табл. 12-А.
Слизистые
Лейкоплакия, кандидозный стоматит (молочница), волосатая лейкоплакия рта (у ВИЧ-инфицированных), красная волчанка, механическая травма, вторичный сифилис, пузырчатка, буллезный пемфигоид.
Дополнительные исследования
Патоморфология кожи Воспаление, гиперкератоз, утолщение зернистого слоя эпидермиса, неравномерный акантоз, гидропическая дистрофия базаль-ного слоя эпидермиса. Полосовидный инфильтрат в верхнем слое дермы вплотную примыкает к эпидермису, «размывая» его нижнюю границу. В инфильтрате — лимфоциты (в основном CD4) и гистиоциты. На границе между эпидермисом и дермой видны тельца Сиватта (коллоидные тельца) — переродившиеся кератиноциты. Иммунофлюоресцентное окрашивание. Методом прямой иммунофлюоресценции на границе между эпидермисом и дермой выявляют обильные скопления фибрина, в тельцах Сиватта — IgM, реже — IgA, IgG и компонент комплемента СЗ.
Диагноз
Клиническая картина, подтвержденная результатами биопсии кожи.
Течение
Заболевание длится месяцами, реже — годами; а при поражении голеней (гипертрофическая форма) и слизистой рта — десятилетиями. При поражении слизистой рта в 50 раз увеличивается риск плоскоклеточного рака языка и слизистой рта, поэтому за такими больными устанавливают диспансерное наблюдение.
Лечение
Местное лечение
Кортикостероиды. Окклюзионные повязки с кортикостероидами. При сильном зуде и при поражении слизистой рта — инъекции три-амцинолона (3 мг/мл) в очаги поражения. Циклоспорин. При тяжелом поражении слизистой рта назначают полоскания раствором циклоспорина.
Общее лечение
Кортикостероиды. При сильном зуде, болезненных эрозиях, дисфагии и косметических дефектах назначают короткий курс предни-зона внутрь. Начинают с 70 мг/сут, ежедневно снижая дозу на 5 мг. Ретиноиды (ацитретин и этретинат). В тяжелых случаях назначают в дополнение к местному лечению в дозе 1 мг/кг/сут внутрь. Циклоспорин. В упорных случаях и при генерализованных высыпаниях назначают в дозе 5 мг/кг/сут. Циклоспорин позволяет быстро достичь ремиссии и довольно часто — излечения.
PUVA-терапия
Показана при генерализованных высыпаниях и при неэффективности местного лечения.

Рисунок 12-3. Красный плоский лишай: поражение слизистой рта, сетчатая форма.
Гладкие белые сливающиеся папулы образуют кружевной рисунок на слизистой щеки
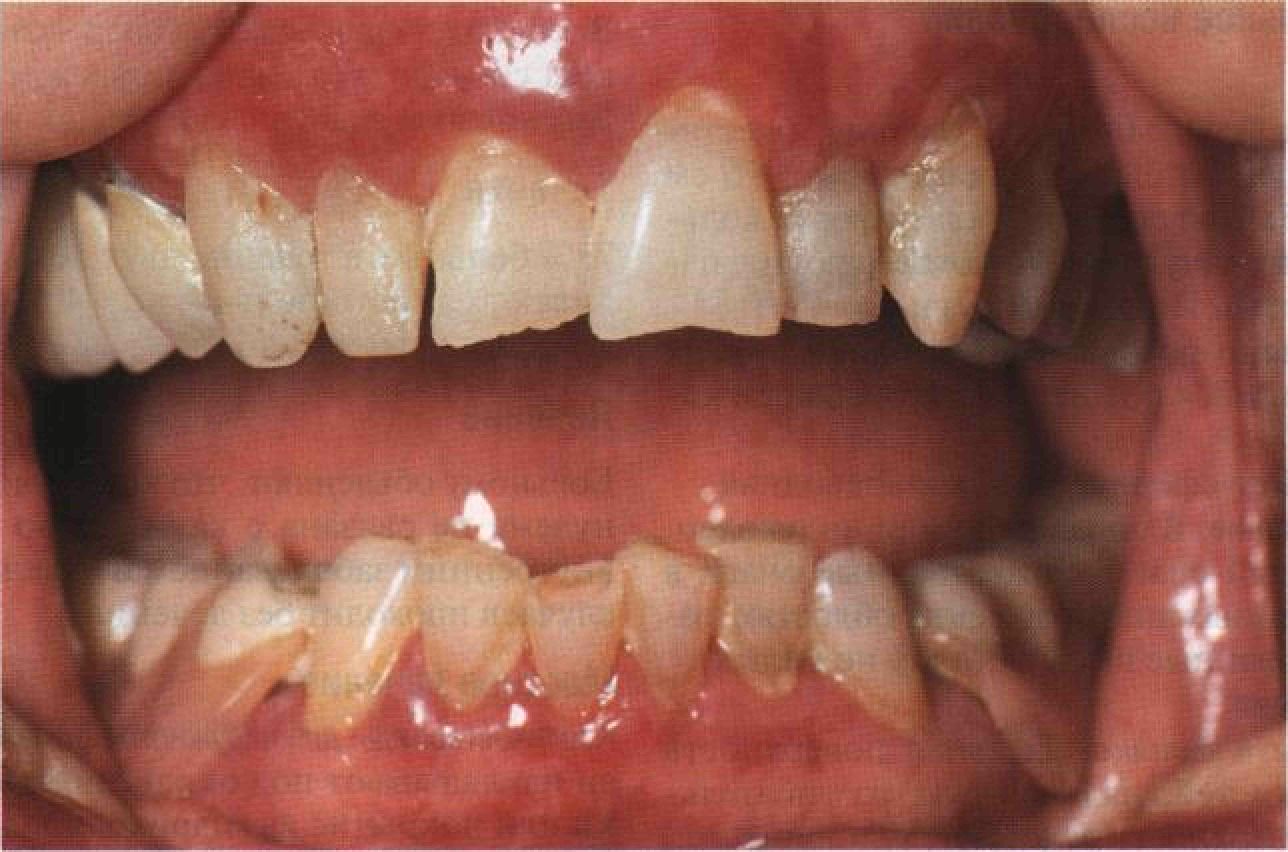
Рисунок 12-4. Красный плоский лишай: поражение слизистой рта, эрозивно-язвен-ная форма.Отечные гиперемированные рыхлые десны, шейки зубов обнажены. Из-за сильной боли больные не чистят зубы. В результате откладывается зубной камень, что усугубляет хроническое воспаление десневого края
Кольцевидная гранулема
Кольцевидная гранулема — хронический дерматоз, для которого характерны папулезные высыпания в виде колец. Они обычно не беспокоят больного и локализуются на тыльной поверхности кистей и стоп, локтях и коленях. Выздоровление наступает самостоятельно. Синонимы: granuloma annulare, анулярная гранулема.
Эпидемиология и этиология
Возраст
Дети, молодые люди.
Пол
Женщины болеют в 2 раза чаще.
Этиология
Неизвестна. Похожие высыпания встречаются при липоидном некробиозе. Генерализованная кольцевидная гранулема бывает при сахарном диабете.
Анамнез
Течение
От нескольких месяцев до нескольких лет.
Жалобы
Высыпания не беспокоят больного. Единственная жалоба — косметический дефект.
Физикальное исследование
Кожа
Элементы сыпи. Плотные, гладкие, блестящие папулы и бляшки диаметром 1—5 см (рис. 12-5). При перфорирующей форме кольцевидной гранулемы — ороговевающие папулы и узлы. Подкожные узлы. Цвет. Красно-розовый, фиолетовый либо не отличающийся по цвету от окружающей кожи.
Форма. Полусферическая, кольцевидная. Расположение. В виде колец или полуколец. Одиночный очаг, множественные очаги в определенных анатомических областях, генерализованные высыпания (у пожилых). Локализация
• Папулы и бляшки. Тыльная поверхность стоп, кистей, пальцев рук; разгибатель-ная поверхность рук и ног, туловище.
• Подкожные узлы. Ладони, голени, ягодицы, волосистая часть головы.
Дифференциальный диагноз
Папулы и бляшки
Липоидный некробиоз, саркоидоз (мелкоузелковый саркоид), красный плоский лишай, лимфоцитарная инфильтрация Джес-снера.
Подкожные узлы Ревматоидные узелки. Кольцевидные высыпания Дерматофитии.
Дополнительные исследования
Микроскопия препарата, обработанного гидроксидом калия
Позволяет исключить эпидермомикоз.
Патоморфология кожи
В верхнем и среднем слоях дермы — хронические инфильтраты и гранулематозное воспаление. Очаги некробиоза соединительной ткани (процесс носит обратимый характер), окруженные частоколом гистиоцитов; гигантские многоядерные клетки.
Патогенез
Воспалительная реакция сосредоточена вокруг сосудов, что ведет к повреждению кол-лагеновых и эластических волокон.
Течение
75% больных в течение двух лет выздоравливают самостоятельно, но у 40% возникают рецидивы.
Лечение
Больному объясняют, что кольцевидная гранулема не связана с каким-либо опасным внутренним заболеванием и в большинстве случаев проходит без лечения.
Местное лечение
Кортикостероиды для наружного применения. Мази накладывают под окклюзионные повязки или покрытие из гидроколлоида. Инъекции кортикостероидов в очаг поражения. Триамцинолон, 3 мг/мл. Метод высокоэффективен.
Криодеструкция. Бляшки легко разрушаются жидким азотом, но возможна атрофия кожи.
PUVA-терапия
Показана при генерализованных высыпаниях.
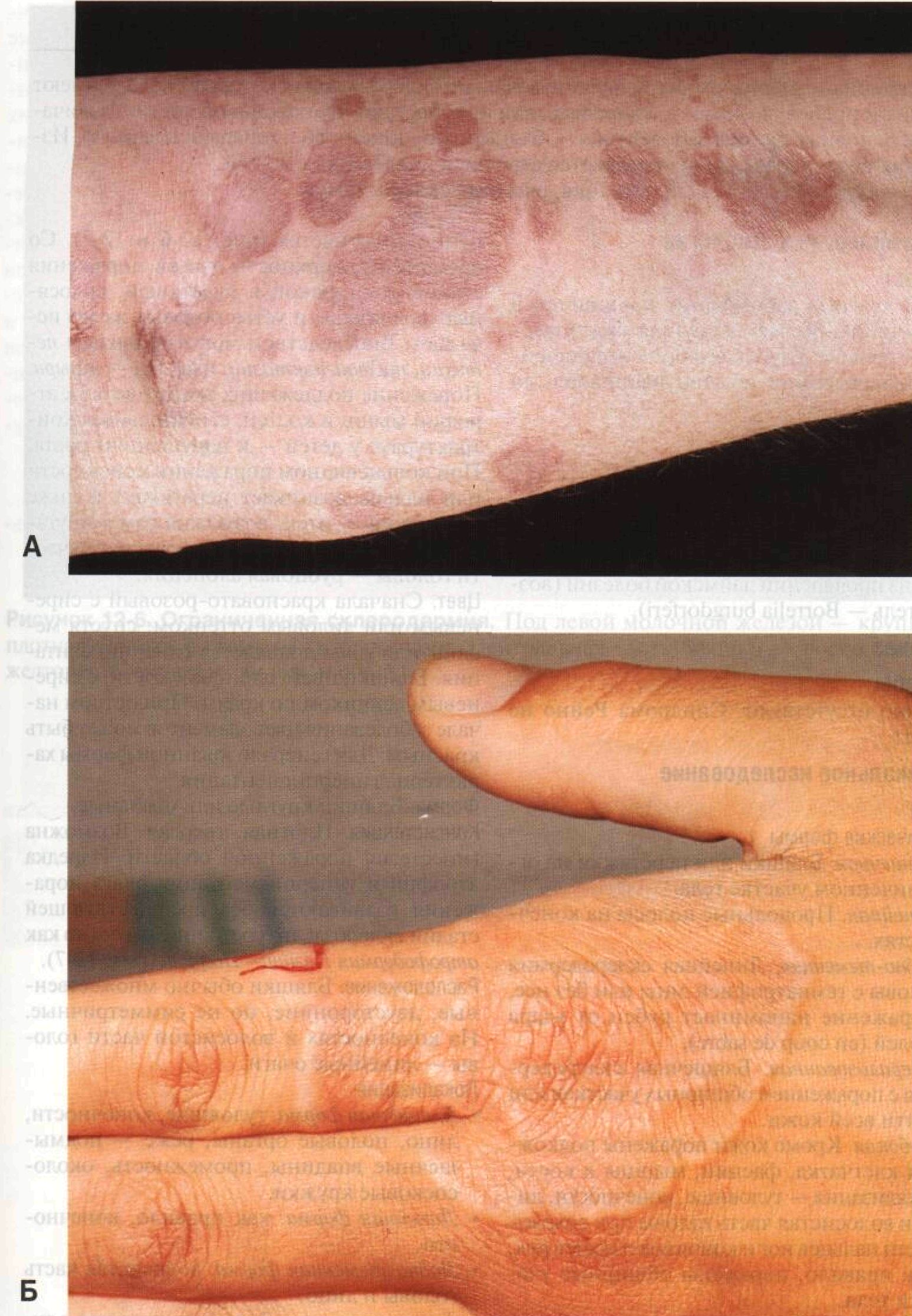
Рисунок 12-5. Кольцевидная гранулема. А.Множественные фиолетовые бляшки на предплечье. Края приподнятые, центр запавший — это придает бляшкам форму кольца. Б. Сливаясь, плотные жемчужно-белые папулы образуют два кольца диаметром 3 и 5 см. Шелушения нет
Ограниченная склеродермия
Ограниченная склеродермия проявляется очагами склероза кожи, которые сначала имеют розовато-сиреневую окраску, а впоследствии приобретают цвет слоновой кости. Различают три основные формы заболевания — бляшечную, линейную и генерализованную. Изменения кожи изредка сопровождаются атрофией подлежащих тканей. Синонимы: sclerodermia circumscripta, очаговая склеродермия.
Эпидемиология и этиология
Возраст
В 75% случаев заболевание начинается в возрасте 20—50 лет; линейная склеродермия — раньше. Глубокая форма ограниченной склеродермии обычно начинается до 14 лет.
Пол
Женщины болеют в 3 раза чаще.
Этиология
Неизвестна. Показано, что у ряда больных, в основном европейцев, склеродермия — одно из проявлений лаймской болезни (возбудитель — Borrelia burgdorferi).
Анамнез
Жалобы
Обычно отсутствуют. Синдрома Рейно не бывает.
Физикальное исследование
Кожа Клинические формы
• Бляшечная. Бляшки или перетяжки на ограниченном участке тела.
• Линейная. Продольные полосы на конечностях.
• Лобно-теменная. Линейная склеродермия головы с гемиатрофией лица или без нее. Поражение напоминает рубец от удара саблей (en coup de sabre).
• Генерализованная. Бляшечная склеродермия с поражением обширных участков или почти всей кожи.
• Глубокая. Кроме кожи поражены подкожная клетчатка, фасции, мышцы и кости; локализация — туловище, конечности, лицо и волосистая часть головы при сохранности пальцев ног и кончиков пальцев рук. Как правило, поражены обширные участки тела.
Элементы сыпи. Бляшки: сначала появляются пятна диаметром 2—15 см с размытыми границами, в пределах которых кожа посте- пенно уплотняется (рис. 12-6 и 12-7). Со временем поверхность очагов поражения становится гладкой и блестящей, волосяные фолликулы и устья потовых желез исчезают. Впоследствии могут появиться пе-техии, телеангиэктазии, изредка — пузыри. Поражение подлежащих тканей ведет к атрофии мышц и костей, сгибательным контрактурам; у детей — к нарушениям роста. При кольцевидном поражении конечности или пальца возникает перетяжка, а ниже перетяжки — отек, возможна самоампутация пальца. При поражении волосистой части головы — рубцовая алопеция. Цвет. Сначала красновато-розовый с сиреневым или лиловым оттенком; спустя месяцы или годы появляется гиперпигментация. Бляшки цвета слоновой кости, с сиреневым венчиком по краям. При остром начале заболевания цвет элементов может быть красным. Для генерализованной формы характерна гиперпигментация. Форма. Бляшки круглые или овальные. Консистенция. Плотная, твердая. Возможна гипестезия пораженной области. Изредка атрофия и гиперпигментация очага поражения развиваются без предшествующей стадии склероза: это состояние известно как атрофодермия Пазини—Пьерини (рис. 12-7). Расположение. Бляшки обычно множественные, двусторонние, но не симметричные. На конечностях и волосистой части головы — линейные очаги. Локализация
• Бляшечная форма: туловище, конечности, лицо, половые органы, реже — подмышечные впадины, промежность, околососковые кружки.
• Линейная форма: как правило, конечности.
• Лобно-теменная форма: волосистая часть головы и лицо.
• Генерализованная форма: начинается с туловища (груди, верхней части спины, молочных желез, живота) или бедер.

Рисунок 12-6. Ограниченная склеродермия.Под левой молочной железой — крупная плотная бляшка с размытыми границами. Центральная часть бляшки — восковидная, желтоватая, окружена лиловым ободком
Волосы и ногти
Рубцовая алопеция — при поражении волосистой части головы (бляшечная, лобно-те-менная и генерализованная формы заболевания). Дистрофия ногтей — при линейной и глубокой формах заболевания.
Слизистые
Лобно-теменная склеродермия иногда сопровождается гемиатрофией языка.
Другие органы
Поражение околосуставных тканей приводит к сгибательным контрактурам, особенно часто страдают кисти и стопы. При глубокой форме заболевания развиваются атрофия и фиброз мышц. Обширное поражение может привести к ограничению дыхательной экскурсии грудной клетки. Лобно-теменная склеродермия нередко осложняется атрофией глаза и костей лица.
Дифференциальный диагноз
Склерозированная бляшка Лаймская болезнь (хронический атрофиче-ский акродерматит), системная склеродермия, склероатрофический лишай, диффузный эозинофильный фасциит, склередема, синдром эозинофилии-миалгии (побочное действие триптофана).
Дополнительные исследования
Серологические реакции
Показаны для исключения лаймской болезни (см. с. 690).
Патоморфология кожи
Эпидермис. Не изменен или атрофирован. При атрофии исчезают межсосочковые клинья эпидермиса.
Дерма. На ранних стадиях —отек дермы, на- бухание и разволокнение коллагеновых пучков; позднее — гомогенные коллагеновые волокна, интенсивно окрашиваемые эозином. Периваскулярные или диффузные инфильтраты из лимфоцитов, плазматических клеток и макрофагов. На поздних стадиях — утолщение дермы, уменьшение количества фибробластов, уплотнение коллагеновых пучков. На границе кожи и подкожной клетчатки — воспалительные инфильтраты. Исчезновение придатков кожи. При глубокой форме заболевания фиброз распространяется на подкожную клетчатку и фасции; подкожная клетчатка исчезает. Для исключения лаймской болезни необходимо серебрение гистологических срезов, позволяющее выявить спирохет (Borrelia burg-dorferi).
Диагноз
Клиническая картина. Может потребоваться биопсия кожи.
Течение
Заболевание обычно медленно прогрессирует, однако возможны спонтанные ремиссии.
Лечение
Только симптоматическое.
Лаймская болезнь
При своевременно начатом лечении очаги склероза могут полностью рассосаться. Немедленно назначают пенициллины (в/в в высоких дозах) или цефтриаксон. Проводят несколько курсов лечения на протяжении нескольких месяцев. Одновременно назначают кортикостероиды внутрь.

Рисунок 12-7. Ограниченная склеродермия: генерализованная форма.На туловище видны многочисленные плотные коричневые бляшки с отчетливыми границами. При ат-рофодермии Пазини—Пьерини очаги поражения имеют такой же цвет, кожа атрофирована, но не уплотнена
Склероатрофический лишай
Склероатрофический лишай — хроническое заболевание, характеризующееся очаговой атрофией кожи и слизистых. Участки поражения представлены белыми плотными папулами и бляшками неправильной формы с четкими границами. В устьях волосяных фолликулов иногда появляются роговые пробки.
Синонимы: lichen sclerosus et atrophicus, каплевидная склеродермия, болезнь белых пятен, белый лишай Цумбуша, крауроз вульвы, крауроз полового члена.
Эпидемиология и этиология
Возраст
В основном болеют взрослые, реже — дети в возрасте 1—13 лет. Средний возраст начала заболевания у женщин — 50 лет, у мужчин — 43 года.
Пол
Женщины болеют в 10 раз чаще.
Этиология Неизвестна.
Анамнез
Течение
Заболевание нередко развивается многие годы, оставаясь незамеченным. Чаще всего его случайно обнаруживает гинеколог или терапевт.
Жалобы
Поражение половых органов. Даже обильные высыпания часто не беспокоят больного. При поражении вульвы возможны неприятные ощущения при ходьбе, зуд, боль (особенно при образовании эрозий), дизурия; половые контакты становятся болезненными. У мужчин развиваются фимоз и рецидивирующий баланит; у мальчиков заболевание нередко диагностируют при морфологическом исследовании удаленной крайней плоти.
Экстрагенитальная локализация. Как правило, жалоб нет.
Физикальное исследование
Кожа
Элементы сыпи. Пятна и папулы: белесые, с четкими границами; папулы сливаются и образуют бляшки (рис. 12-8, 12-9). Поверхность очага поражения сначала располагается вровень с чистой кожей или слегка возвышается над ней, но со временем становится вогнутой. В центре бляшек — небольшие углубления. Устья волосяных фолли- кулов и потовых желез расширены, заполнены роговыми пробками и напоминают комедоны. Если роговых пробок много, поверхность очагов выглядит бородавчатой. Пузыри и эрозии, заживление которых сопровождается сращением малых и больших половых губ. Весьма характерны петехии и телеангиэктазии. Склероатрофический лишай вульвы известен также как крауроз вульвы. Характерны ороговевающие бляшки, мацерация, атрофия и сморщивание вульвы; особенно страдают клитор и малые половые губы. Преддверие влагалища сужается, возникают сращения малых и больших половых губ. Склероатрофический лишай крайней плоти и головки полового члена часто называют краурозом полового члена. У необ-резанных мужчин крайняя плоть склерози-руется и теряет подвижность. Изредка, в основном у женщин, склероатрофический лишай половых органов приводит к плоскоклеточному раку.
Цвет. Цвет слоновой кости или молочно-белый; элементы полупрозрачные, напоминают перламутр.
Расположение. Поражение промежности у женщин имеет вид замочной скважины или восьмерки. Локализация
• Экстрагенитальная. Туловище (в основном верхняя часть спины, пупочная область), шея, подмышечные впадины, сги-бательная поверхность запястий; изредка — ладони и подошвы.
• Половые органы. Женщины: вульва, периа-нальная область, промежность, паховые складки. Мужчины: внутренний листок крайней плоти, головка полового члена.
Слизистые
Синевато-белые бляшки на слизистой щек, неба, языка. Эрозии. Ороговевающие, ма-церированные бляшки иногда имеют сетчатый рисунок и напоминают красный плоский лишай.

Рисунок 12-8. Склероатрофический лишай: поражение полового члена.Белые блестящие бляшки на головке полового члена и крайней плоти. При вовлечении периурет-ральных тканей возможен стеноз мочеиспускательного канала и нарушения мочеиспускания. При тяжелом поражении крайней плоти развивается фимоз
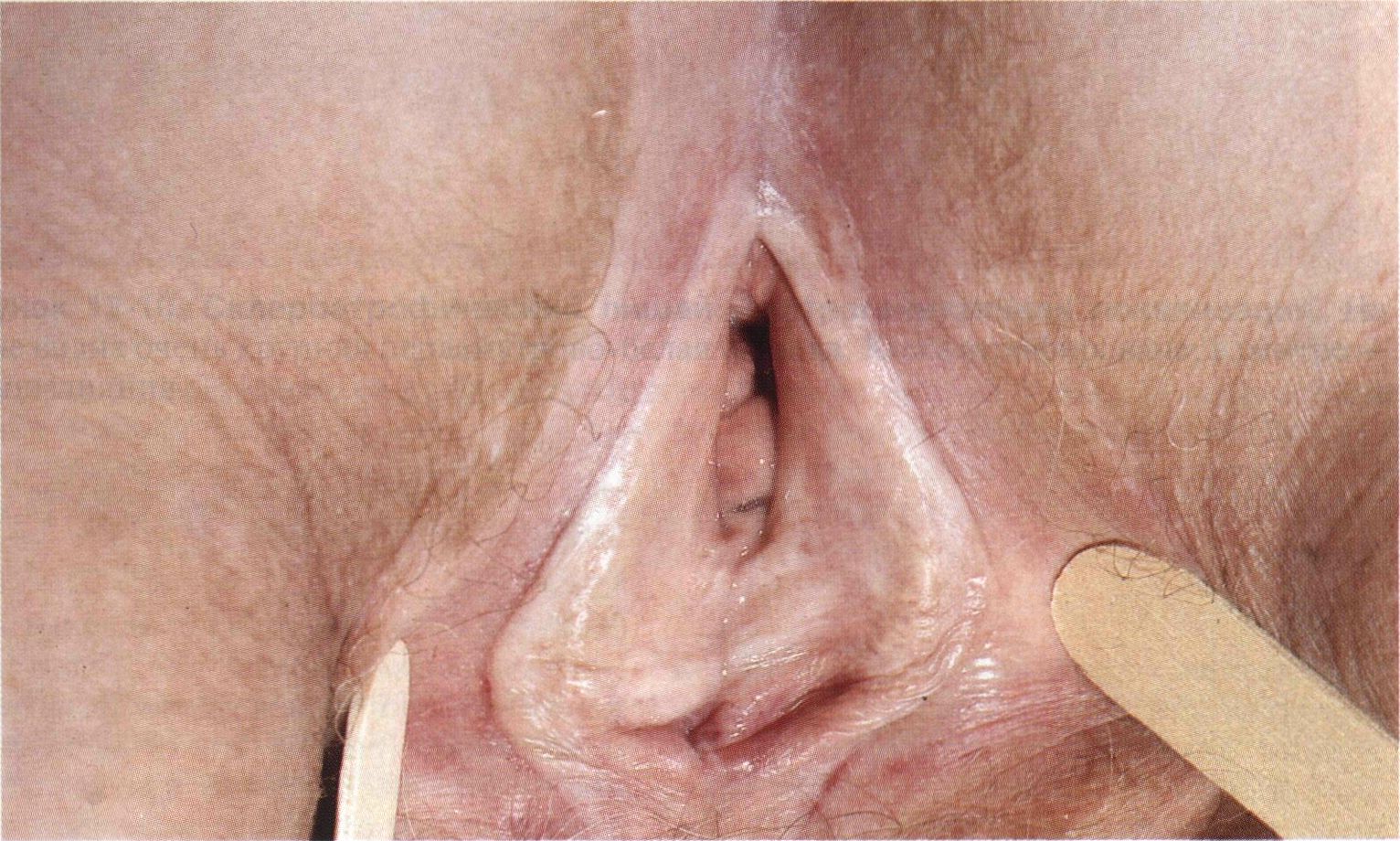
Рисунок 12-9. Склероатрофический лишай: поражение вульвы и промежности. На коже промежности — бляшки цвета слоновой кости с четкими границами. Малые половые губы и клитор не видны, их «поглотили» многочисленные сращения. Нередки кровоизлияния и эрозии
Дифференциальный диагноз
Очаги склероза или атрофии Ограниченная склеродермия (может сосуществовать со склероатрофическим лишаем), ограниченный нейродермит, дискоид-ная красная волчанка, лейкоплакия, красный плоский лишай, бовеноидный папу-лез, экстрамамиллярный рак Педжета, опрелость, кандидоз.
Дополнительные исследования
Патоморфология кожи
Эпидермис: на ранних стадиях — утолщение различной степени, гиперкератоз; роговые пробки в устьях волосяных фолликулов. В дальнейшем — атрофия. Дерма: отечная, бесструктурная зона под эпидермисом, содержащая гомогенные коллагеновые волокна. Лимфоцитарный инфильтрат: сначала полосовидный, располагается под эпидермисом, затем — под отечной бесструктурной зоной дермы. Капилляры расширены. Кровоизлияния.
Диагноз
Клиническая картина. Может потребоваться биопсия кожи.
Течение и прогноз
Течение волнообразное. У девочек возможно самостоятельное выздоровление. Иногда заболевание сосуществует с ограниченной склеродермией и витилиго. Из-за опасности плоскоклеточного рака вульвы больных осматривают каждые 12 мес. При скле-роатрофическом лишае экстрагенитальной локализации у взрослых вероятность ремиссии гораздо выше.
Лечение
Местное лечение
Сильнодействующие кортикостероиды очень эффективны при поражении половых органов. Осложнение — атрофия кожи, поэтому во время лечения за больными внимательно наблюдают. Вместе с кортикостерои-дами местно назначают андрогены.
Общее лечение
Противомалярийные средства, например ги-дроксихлорохин, 200 мг/сут внутрь.
Обрезание крайней плоти
Показано при фимозе. Операция облегчает состояние и иногда приводит к ремиссии.

Рисунок 12-10. Склероатрофический лишай: экстрагенитальная локализация. На спине видна очень крупная перламутрово-белая бляшка. Кожа атрофирована, в центре — кровоизлияния
Глава 13
Эритродермия
Эксфолиативная эритродермия
Эксфолиативная эритродермия — синдром, характеризующийся покраснением и шелушением всей или почти всей кожи, генерализованной лимфаденопатией и лихорадкой. Это тяжелое, нередко угрожающее жизни состояние. Выделяют острую и хроническую формы синдрома, между которыми, однако, трудно провести четкую грань. При острой и подострой формах быстро развиваются яркая эритема с отрубевидным шелушением, потрясающий озноб и лихорадка; больного бросает из жара в холод. При хронической форме кожа постепенно утолщается, на голове и теле выпадают волосы, ногти отслаиваются от ногтевого ложа (онихолиз). Нередко наблюдается гиперпигментация, а у темнокожих больных, наоборот, появляются гипопигментированные пятна. В половине случаев экс-фолиативной эритродермии предшествует другой дерматоз — диффузный нейродермит, аллергический контактный дерматит, псориаз, лимфопролиферативные заболевания, лекарственная токсидермия, болезнь Девержи (перечислены в порядке убывания частоты). Связь с предшествующими болезнями кожи проще установить при острой и подострой формах эксфолиативной эритродермии. В 10—20% случаев установить причину по анамнезу и результатам биопсии кожи не удается. (Один из вариантов эксфолиативной эритродермии — синдром Сезари — обсуждается на с. 558.)
Синонимы: erythrodermia exfoliativa, генерализованный эксфолиативный дерматит.
Эпидемиология
Возраст
Обычно старше 50 лет. Основные причины эксфолиативной эритродермии у детей — болезнь Девержи и диффузный нейродермит.
Пол
Мужчины болеют чаще.
Анамнез
Течение
Определяется причиной эксфолиативной эритродермии. При лекарственной токси-дермии, лимфомах, диффузном нейродермите высыпания появляются внезапно. Признаки предшествующего дерматоза (псориаза, грибовидного микоза, красного плоского лишая и др.) различимы только на ранних стадиях болезни.
Жалобы
Зуд.
Общее состояние
Недомогание, слабость, утомляемость, потеря аппетита, похудание, зябкость.
Физикальное исследование
Общий вид
Испуг, возбуждение, краснота создают впечатление интоксикации.
Кожа
Элементы сыпи. Эритема, утолщение кожи (инфильтрация), шелушение. Очаги поражения не имеют четких границ и сливаются между собой (рис. 13-1 и 13-2); исключение — болезнь Девержи, при которой на фоне эритемы отчетливо выделяются участки здоровой кожи. Шелушение — от от-рубевидного, порой едва заметного, до пластинчатого, с размером чешуек 0,5 см.

Рисунок 13-1. Эксфолиативная эритродермия: грибовидный микоз.Налицо все признаки эксфолиативной эритродермии: эритема, утолщение кожи и шелушение. Поражена вся кожа, но неравномерно. Некоторые участки имеют более темный, коричневатый оттенок. Отмечаются алопеция, генерализованная лимфаденопатия и кератодермия
Цвет. Ярко-красный.
Ладони и подошвы. Обычно поражены. При болезни Девержи, псориазе и синдроме Се-зари — ороговение и глубокие трещины.
Волосы
Алопеция, вплоть до полного выпадения волос. Исключение: диффузный нейродермит и псориаз.
Ногти
Онихолиз, выпадение ногтей.
Другие органы
Генерализованная лимфаденопатия. Лимфоузлы плотные, небольших размеров; при синдроме Сезари сильно увеличены. Отеки голеней и лодыжек.
Дифференциальный диагноз
Диффузный нейродермит, контактный дерматит, псориаз, лимфопролиферативные заболевания, лекарственная токсидермия, болезнь Девержи, красный плоский лишай, листовидная пузырчатка, ламеллярный их- тиоз, острая реакция «трансплантат против хозяина».
Дополнительные исследования
Биохимический анализ крови
Снижение уровня альбумина, увеличение уровня у-глобулинов, электролитные нарушения, появление белков острой фазы воспаления.
Посев
Посев соскобов и смывов с кожи позволяет исключить вторичную стафилококковую инфекцию, посев крови — сепсис.
Патоморфология кожи Гистологическая картина зависит от причины эксфолиативной эритродермии. Па-ракератоз, вакуолизация (внутриклеточный отек), спонгиоз (межклеточный отек), акан-тоз с удлинением межсосочковых клиньев эпидермиса, экзоцитоз. В дерме — хронический воспалительный инфильтрат и отек.
Лучевая диагностика
Для диагностики лимфом используют КТ и МРТ.
Диагноз
Постановка диагноза — нелегкая задача. Исключительно важную роль играет анамнез. При осмотре следует обратить внимание на патогномоничные симптомы предшествующих дерматозов: темно-красный цвет ксжи и поражение ногтей — при псориазе; желтовато-красный цвет кожи — при болезни Девержи; эрозии, лихенизация и экскориации — при диффузном нейродермите; ке-ратодермия с легким шелушением и трещины ладоней — при грибовидном микозе и болезни Девержи; четко отграниченные участки здоровой кожи на фоне эритродермии — при болезни Девержи; толстые чешуйки на коже головы без выпадения волос — при псориазе и с выпадением волос — при грибовидном микозе и болезни Девержи; выворот век (иногда) — при грибовидном микозе и болезни Девержи.
Патогенез
Эксфолиативная эритродермия сопровождается глубокими метаболическими нарушениями. Стойкая гиперемия кожи приво- дит к увеличению теплоотдачи путем испарения и конвекции. Возрастают скрытые потери воды. Может развиться сердечная недостаточность с высоким сердечным выбросом. Шелушение приводит к потере большого количества рогового вещества (до 9 г/сут с 1 м2 кожи). В результате снижается уровень сывороточного альбумина и возникают отеки ног.
Клиническое значение
Эксфолиативная эритродермия — тяжелое, нередко угрожающее жизни состояние. Необходима госпитализация и интенсивная терапия под наблюдением опытного персонала.
Прогноз
Сомнительный. Зависит от причины эксфолиативной эритродермии. Даже при правильном лечении больные нередко погибают из-за вторичных инфекций, сердечной недостаточности (особенно на фоне предшествующей сердечно-сосудистой патологии) и побочных эффектов кортикостерои-дов, которые обычно назначают на длительный срок.
Лечение
Больному нужно предоставить отдельную палату, по крайней мере на период обследования и определения тактики лечения. Температуру и влажность воздуха поддерживают на оптимальном для больного уровне. Большинство больных нуждается в тепле; могут потребоваться дополнительные одеяла.
Местное лечение
• Ванны с добавлением масел, после которых на кожу осторожно наносят смягчающие средства.
Общее лечение
• Для достижения и поддержания ремиссии назначают кортикостероиды внутрь (за исключением псориаза).
• Общее и местное лечение предшествующего дерматоза.
• Интенсивная терапия (поддержание сердечной деятельности, коррекция водно-электролитных нарушений, восполнение сывороточных белков).

Рисунок 13-2. Эксфолиативная эритродермия: лекарственная токсидермия.Заболевание возникло после инъекции препарата золота. Кожа утолщена и имеет темно-красный цвет
Глава 14
Дисхромии
Цвет кожи зависит от содержания в ней четырех пигментов: (1) синего — дезоксигемогло-бина; (2) красного — оксигемоглобина; (3) желтого — каротина, который поступает с пищей; (4) коричневого — меланина. Основную роль играет меланин. От его количества и распределения зависит цвет кожи основных человеческих рас (черный, желтый и белый). Цвет кожи определен генетически и называется конституциональной пигментацией. Под действием ультрафиолетовых лучей количество меланина увеличивается — возникает индуцированная пигментация (загар). В зависимости от степени этого увеличения выделяют четыре типа светочувствительности кожи: кожа I типа не способна к загару вообще; на коже IV типа быстро появляется глубокий загар. (Подробнее о светочувствительности кожи — см. с. 237).
Избыточное накопление меланина в эпидермисе называется меланозом. Меланоз кожи бывает двух типов: (1) меланоцитарный — повышение количества меланина за счет возрастания числа меланоцитов (пример — лентиго, см. с. 152 и 244) и (2) меланиновый — возникает при избыточной продукции меланина меланоцитами без увеличения числа самих меланоцитов (пример — хлоазма, см. с. 308).
И меланоцитарный, и меланиновый меланозы могут быть обусловлены генетическими факторами (как при альбинизме, см. с. 304), гормональными факторами, например избытком меланоцитостимулирующих гормонов гипофиза (как при первичной надпочеч-никовой недостаточности), и действием ультрафиолетового излучения, УФ-А с длиной волны 320—400 нм и УФ-В с длиной волны 290—320 нм (как при загаре).
Витилиго
При этомзаболевании на коже появляютсядепигментированные пятна, склонные к увеличению. При гистологическом исследовании выявляют отсутствие меланоцитов. Витилиго нередко сочетается с аутоиммунными заболеваниями, в частности с болезнями щитовидной железы.
Синонимы: vitiligo, песь, лейкопатия.
Эпидемиология и этиология
Возраст
Любой, но в 50% случаевзаболевание начинается в 10—30 лет. Описаны случаи врожденного витилиго. В пожилом возрасте возникает редко.
Пол
Мужчины и женщины болеют одинаково часто. Отдельные сообщения о большей частоте витилиго среди женщин объясняются тем, что женщины сильнее обеспокоены косметическими дефектами ичаще обращаются к врачу.
Раса
Одинаково подвержены все расы. Данные о большей распространенности витилиго среди некоторых этнических групп объясняются контрастом между белыми пятнами и темной кожей, а также социальными предрассудками. В некоторых странах (например, в Индии) витилиго — серьезное препятствие для брака и профессиональной карьеры.
Частота
Распространенное заболевание. Частота достигает 1%.
Наследственность
Витилиго — заболевание с наследственной предрасположенностью. Гены, ответственные за развитие витилиго, расположены в четырех локусах. Более чем у 30% больных отягощен семейный анамнез (витилиго у одного из родителей, у родного брата или сестры, у ребенка). Описаны случаи витилиго у однояйцовых близнецов. Вероятность заболевания у ребенка, один из родителей которого страдает витилиго, составляет около 10%. В группу риска входят люди с отягощенным семейным анамнезом по болезням щитовидной железы и сахарному диабету.
Анамнез
Витил<
Последнее изменение этой страницы: 2016-06-09
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...