
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Паранеопластические синдромы и метастазы в кожу
Поражение кожи и слизистых при злокачест-венных новообразованиях внутренних органов
Поражения кожи и слизистых при злокачественных новообразованиях внутренних органов можно разделить на три группы: наследственные синдромы, при которых злокачественная опухоль сочетается с заболеванием кожи или слизистых; паранеопластические дерматозы, обусловленные влиянием опухоли на метаболизм, иммунитет и регуляторные системы организма; прорастание и метастазирование злокачественных опухолей в кожу и слизистые.
Классификация
Наследственные синдромы
• Кауденовская болезнь.
• Синдром Пейтца— Егерса.
• Синдром Торре.
• Синдром Гарднера.
• Нейрофиброматоз.
Паранеопластические дерматозы Облигатные (всегда сочетаются со злокачественной опухолью)
• Злокачественный acanthosis nigricans.
• Синдром Базе (псориазиформный акро-кератоз).
• Карциноидный синдром.
• Эритема Гаммела.
• Приобретенный пушковый гипертрихоз.
• Синдром эктопической продукции АКТГ.
• Глюкагонома (некролитическая мигрирующая эритема).
• Синдром Свита.
• Рак Педжета соска молочной железы.
• Паранеопластическая пузырчатка. Факультативные (часто сочетаются со злокачественной опухолью)
• Экстрамамиллярный рак Педжета.
• Болезнь Боуэна.
• Эксфолиативная эритродермия.
• Грибовидный микоз.
• Кожный зуд.
• Кератодермия ладоней.
• Поздняя кожная порфирия.
• Круглый лишай (разновидность приобретенного ихтиоза).
• Синдром Труссо (мигрирующий тромбофлебит).
Вероятные (иногда сочетаются со злокачественной опухолью)
• Мышьяковый кератоз.
• Приобретенный ихтиоз.
• Дерматомиозит.
• «Вельветовые» ладони (гротескное усиление кожного рисунка).
• Васкулиты.
Прорастание и метастазирование злокачественных опухолей Прорастание
• Рак Педжета соска молочной железы.
• Экстрамамиллярный рак Педжета. Метастазирование
• Имплантационное.
• Лимфогенное.
• Гематогенное.
Acanthosis nigricans
Acanthosis nigricans — это ворсинчато-бородавчатое разрастание и гиперпигментация кожи подмышечных впадин и других крупных складок. Развитие болезни может быть обусловлено наследственными факторами, эндокринными заболеваниями, ожирением, медикаментозным лечением, а также злокачественными новообразованиями.
Синонимы: пигментно-сосочковая дистрофия кожи, папиллярно-пигментная дистрофия.
Эпидемиология и этиология
Классификация
• I тип: наследственный доброкачественный acanthosis nigricans. Развивается в отсутствие эндокринных заболеваний. Начинается в детстве или во время полового созревания.
• II тип: доброкачественный acanthosis nigricans. Развивается при эндокринных заболеваниях, сопровождающихся инсулино-резистентностью: инсулинонезависимом сахарном диабете; синдроме поликистоз-ных яичников и других состояниях, приводящих к избытку андрогенов; акромегалии и гигантизме; синдроме Кушинга; гипогонадизме; первичной надпочечни-ковой недостаточности; гипотиреозе.
• III тип: ложный acanthosis nigricans. Развивается при ожирении (которое обычно сопровождается инсулинорезистентностью), чаще встречается у больных со смуглой кожей.
• IV тип: лекарственный acanthosis nigricans. Развивается при лечении никотиновой кислотой (в больших дозах), диэтилстильб-эстролом, глюкокортикоидами, соматро-пином.
• Утип: злокачественный acanthosis nigricans. Развивается при аденокарциномах ЖКТ, мочевых путей и половых органов, реже — при лимфомах.
Анамнез
Начало обычно постепенное, первое проявление acanthosis nigricans — гиперпигментация.
Физикальное исследование
Кожа Элементы сыпи
• Все типы acanthosis nigricans: усиление пигментации; кожа кажется грязной (рис. 19-1 и 19-2), затем утолщается, становится бархатистой. Кожный рисунок усилен; поверхность — складчатая или покрытая сосочками.
• IIIтип: бархатистая бляшка в верхней час- ти внутренней поверхности бедер (там, где они соприкасаются между собой); множественные мягкие фибромы в кожных складках, особенно в подмышечных впадинах, паховой области и на шее. • Vmun: гиперкератоз и гиперпигментация выражены сильнее, чем при остальных типах acanthosis nigricans; ороговение ладоней и подошв, поражение красной каймы губ и слизистой рта (рис. 19-2). Цвет. Усиление конституциональной пигментации.
Пальпация. Бархатистая поверхность. Локализация. Чаще всего — подмышечные впадины, задняя и боковые поверхности шеи (рис. 19-1), а также паховые складки, наружные половые органы (рис. 19-2), пери-анальная область, локтевые ямки, кожа над межфаланговыми суставами, складки под молочными железами, пупок.
Слизистые
Слизистая рта бархатистая, с нежными бороздками. V тип: как правило, поражены слизистые и места перехода кожи в слизистую; вокруг рта и глаз — ворсинчатые, бородавчатые разрастания (рис. 19-1).
Другие органы
При доброкачественном acanthosis nigricans отмечаются признаки эндокринных заболеваний, при злокачественном — признаки первичной опухоли.
Дифференциальный диагноз
Темные бархатистые кожные складки Сливной ретикулярный папилломатоз (болезнь Гужеро—Карго), отрубевидный лишай, Х-сцепленный ихтиоз, прием никотиновой кислоты.
Дополнительные исследования
Исследование крови
Позволяет исключить сахарный диабет.
Патоморфология кожи Папилломатоз, гиперкератоз, акантоз, неравномерная складчатость эпидермиса.
Лучевая диагностика
Позволяет исключить злокачественное новообразование.
Эндоскопия
Позволяет исключить злокачественное новообразование.
Диагноз
Достаточно клинической картины.
Патогенез
Полагают, что разрастание эпидермиса вызвано гиперсекрецией неизвестного пептида, который образуется в гипофизе при расщеплении проопиомеланокортина, либо неспецифическим эффектом гиперинсулине-мии (инсулин связывается с рецепторами инсулиноподобных факторов роста на фиб-робластах дермы и кератиноцитах).
Течение и прогноз
Imun: состояние ухудшается в пубертатном периоде; с возрастом заболевание иногда проходит самостоятельно. IIтип: течение и прогноз зависят от основного заболевания. III тип: возможно выздоровление при значительном похудании. ГУ тип: выздоровление наступает после отмены препарата. Vmun: acanthosis nigricans иногда появляется за 5 лет до других симптомов злокачественного новообразования; удаление опухоли иногда приводит к исчезновению acanthosis nigricans.
Лечение
• Симптоматическое.
• Основные усилия направляют на лечение основного заболевания. Ложный acanthosis nigricans нередко исчезает при похудании.

Рисунок 19-1. Злокачественный acanthosis nigricans (V тип).Кожа шеи и подмышечных впадин коричневая, бархатистая, утолщенная, с бородавчатыми разрастаниями. Красная кайма губ напоминает ягоду малины, на ощупь мягкая и бархатистая. (Публикуется с разрешения доктора F. Gschnait)

Рисунок 19-2. Acanthosis nigricans.Шоколадно-коричневые бляшки с размытыми границами и бархатистой поверхностью, покрытые бородавчатыми разрастаниями. Помимо внутренней поверхности бедер и мошонки поражены подмышечные впадины и шея
Кауденовская болезнь
Кауденовская болезнь — наследственный синдром, получивший свое название по фамилии семьи, в которой впервые были выявлены такие больные. Болезнь проявляется множественными гамартомами эктодермального, мезодермального и энтодермального происхождения и злокачественными опухолями. Степень поражения может быть различной. Больные особенно часто страдают раком молочной и щитовидной желез, а также опухолями придатков кожи — трихолеммомами. Трихолеммомы обычно предшествуют раку молочной и щитовидной железы.
Синоним: Кауден-синдром, синдром множественных гамартом, синдром множественной гамартомы и неоплазии.
Эпидемиология
Наследственность
Тип наследования — аутосомно-доминант-ный. Локус гена неизвестен.
Частота
На сегодняшний день описано всего около 100 больных.
Возраст
Заболевание проявляется в возрасте от 4 до 75 лет (у половины больных — до 40 лет).
Раса
Болеют в основном белые, хотя несколько случаев описано у негров и японцев.
Пол
Мужчины болеют чаще.
Анамнез
Течение
Первые трихолеммомы иногда появляются в детстве, с годами их число возрастает.
Общее состояние
Кроме рака молочной железы (у 20% больных), который нередко бывает двусторонним, и рака щитовидной железы (у 8% больных) при кауденовской болезни обнаруживают зоб, кистозно-фиброзную мастопатию, полипоз ЖКТ и изредка — рак ободочной кишки, предстательной железы и тела матки. Возможно поражение ЦНС — умственная отсталость, эпилепсия, невромы, ганг-лионевромы, менингиомы височной кости.
Семейный анамнез
Отягощен.
Физикальное исследование
Кожа
Элементы сыпи
• Трихолеммомы (рис. 19-3) — папулы, по- хожие на плоские бородавки или другие доброкачественные опухоли придатков кожи. Цвет их может быть неотличимым от окружающей кожи, розовым или коричневым. Локализация — центральная часть лица, вокруг рта, губы в области спаек, ушные раковины. Трихолеммомы могут быть настолько многочисленными, что уродуют больного.
• Полупрозрачные точечные участки гиперкератоза на ладонях и подошвах.
• Плоские ороговевающие папулы на тыльной поверхности кистей и предплечий.
• Липомы и ангиомы (редко).
Слизистые
Беловатые папулы на слизистой десен, губ и неба, которые иногда сливаются, придавая слизистой вид «булыжной мостовой» (рис. 19-4). Эти высыпания — важный диагностический признак. Папилломы языка и слизистой щек. Иногда — плоскоклеточный рак языка и слизистой рта и базалоид-ный рак заднепроходного канала.
Другие органы
Молочные железы. Кистозно-фиброзная мастопатия, фиброаденомы, рак молочной железы; у мужчин — гинекомастия. Щитовидная железа. Зоб, аденомы, щитовидно-язычные кисты, фолликулярный рак щитовидной железы.
ЖКТ. Во всех отделах обнаруживают полипы (гамартомы). Больше всего их в толстой кишке. Из полипа может развиться адено-карцинома.
Женские половые органы. Объемные образования яичников, нарушения менструального цикла.
Опорно-двигательная система. Увеличение размеров черепа, кифосколиоз, habitus adeno-ideus, готическое небо.

Рисунок 19-3. Кауденовская болезнь: трихолеммомы.Множественные папулы, напоминающие бородавки, на лице и на слизистой нижней губы. По цвету новообразования почти неотличимы от окружающей кожи
Дифференциальный диагноз
Трихолеммомы
Множественные сирингомы, множественные ангиофибромы (одна из причин — ту-берозный склероз), множественные трихо-эпителиомы, плоские бородавки, синдром Торре, гиалиноз кожи и слизистых.
Дополнительные исследования
Лучевая диагностика
Маммография — для исключения рака молочной железы. Сцинтиграфия щитовидной железы.
Патоморфология кожи
Трихолеммома растет из эпителия наружного корневого влагалища волосяного фолликула. Опухоль дольчатая, состоит из однородных светлых клеток, богатых гликогеном, по периферии окружена частоколом из более темных клеток. Однако характерную гистологическую картину обнаруживают не всегда, поэтому нужна многократная биопсия. В одном из исследований характерную картину имели лишь 29 из 53 трихо- леммом (то есть 54%). Новообразования слизистой рта представляют собой фиброэпите-лиальные папилломы.
Диагноз
Анамнез, клиническая картина и выявление трихолеммом при гистологическом исследовании.
Клиническое значение
Своевременный диагноз кауденовской болезни крайне важен для раннего выявления рака молочной и щитовидной желез.
Течение
Новые опухоли могут возникать в течение всей жизни.
Лечение и профилактика
Необходимо медико-генетическое консультирование. Диспансерное наблюдение для раннего выявления рака молочной и щитовидной желез. Высокий риск рака молочной железы (20%) заставляет некоторых женщин соглашаться на профилактическую двустороннюю мастэктомию.

Рисунок 19-4. Кауденовская болезнь: папилломы слизистой рта.Множественные папулы, похожие на бородавки, на губах, деснах и языке. Поражены также слизистая щек, мягкое и твердое небо
•ШЪ'7?,..л№ 'Ш&Ж Ш>°. ftv ЛчК-жк
Глюкагонома
Глюкагонома — это довольно редкая опухоль, растущая из а-клеток островков поджелудочной железы. Опухоль продуцирует глюкагон и сопровождается весьма характерными высыпаниями. Они представлены некролитической мигрирующей эритемой, глосситом и заедой. Некролитическая мигрирующая эритема получила название из-за своей склонности к периферическому росту; для нее характерны эрозии, корки и послевоспалительная гиперпигментация.
Синонимы: glucagonoma, синдром глюкагономы.
Эпидемиология и этиология
Возраст
Средний и пожилой.
Этиология
Большинство случаев некролитической мигрирующей эритемы обусловлены избытком глюкагона в крови, однако ее патогенез неизвестен.
Анамнез
Высыпания, не поддающиеся лечению. Похудание, боли в животе.
Физикальное исследование
Кожа
Элементы сыпи. Мигрирующая некролитическая эритема: воспаленные бляшки с краевым ростом и заживлением в центре. Бляшки сливаются, что придает очагам поражения вид географической карты. По краям бляшек образуются пузыри, корки и чешуйки (рис. 19-5 и 19-6). Расположение. Спиралевидное, кольцевидное, дугообразное.
Локализация. Сгибательные поверхности конечностей, крупные кожные складки, окружность рта (рис. 19-5), наружных половых органов и заднего прохода (рис. 19-6). Кончики пальцев рук красные, блестящие, с эрозиями.
Слизистые
Блефарит, глоссит (большой мясистый красный язык со сглаженными сосочками), заеда.
Другие органы
Истощение.
Дифференциальный диагноз
Мокнущая красная бляшка (бляшки) Энтеропатический акродерматит, приобре- тенный дефицит цинка, пустулезный псориаз, кандидоз, доброкачественная семейная хроническая пузырчатка (болезнь Хей-ли—Хейли).
Дополнительные исследования
Биохимический анализ крови
Диагноз глюкагономы ставят при уровне глюкагона плазмы натощак более 1000 нг/л (норма — 50—250 нг/л). Столь высокая концентрация глюкагона вызывает нарушение толерантности к глюкозе и гипергликемию. Характерны тяжелые нарушения всасывания, резкое снижение уровня аминокислот и снижение уровня цинка в сыворотке.
Патоморфология кожи
На ранних стадиях — полосовидный некроз верхних слоев эпидермиса, кератиноциты с бледной цитоплазмой, пикноз ядер. При электронной микроскопии видны гидропи-ческая дистрофия и лизис органелл.
КТ, ангиография
Позволяют установить локализацию опухоли.
Диагноз
Клиническая картина, подтвержденная результатами биопсии кожи и определением уровня глюкагона в крови.
Патогенез
Некролитическая мигрирующая эритема в большинстве случаев обусловлена глюкаго-номой. Патогенез высыпаний неизвестен; возможно, их появление связано с недостатком питательных веществ. Во всяком случае, состояние иногда улучшается при приеме препаратов цинка и в/в введении аминокислот. Имеются сообщения о развитии некролитической мигрирующей эритемы при тяжелом циррозе печени и раке легкого.
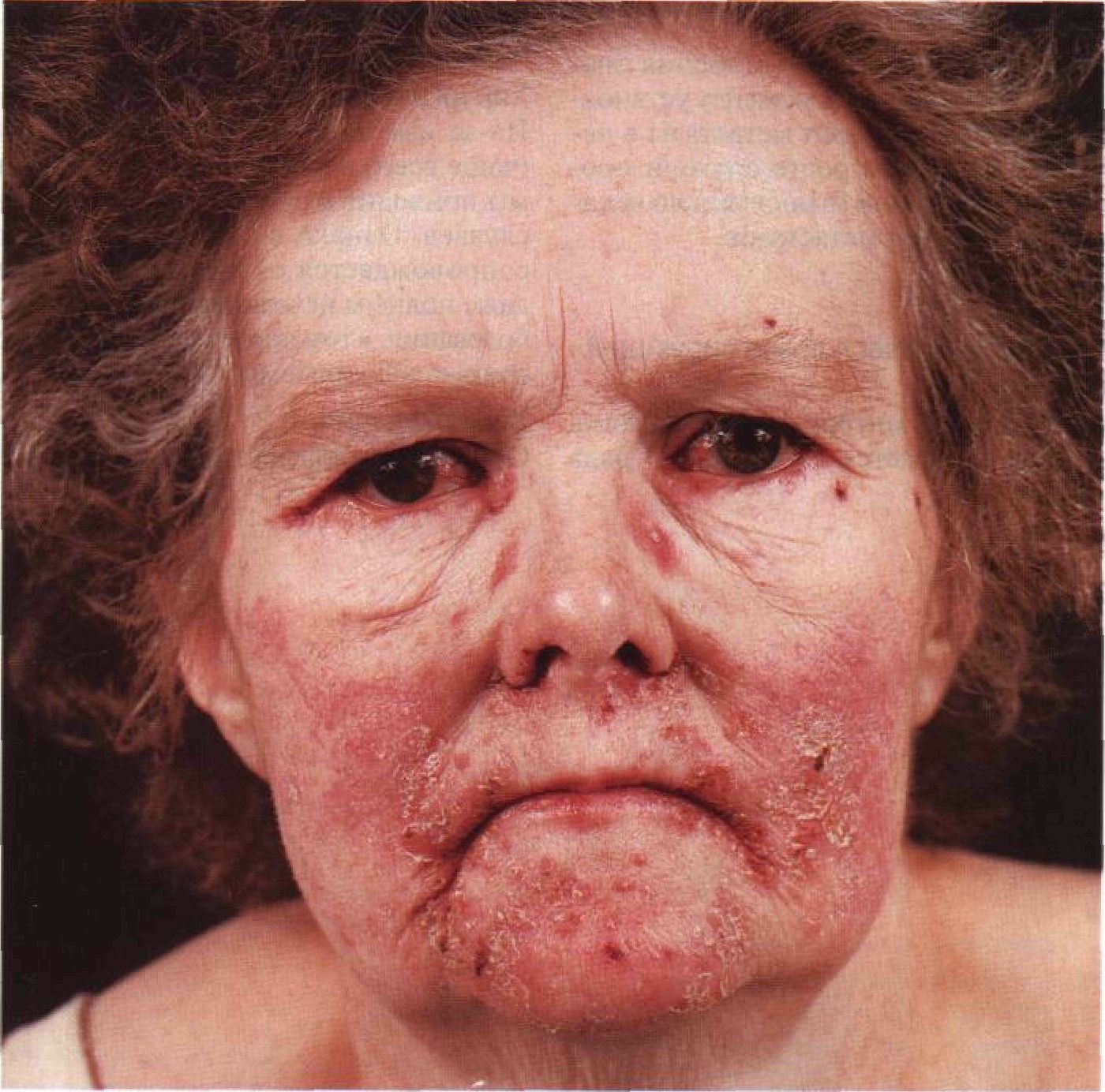
Рисунок 19-5. Глкжагонома: мигрирующая некролитическая эритема.Вокруг рта, носа и возле наружных углов глаз видны бляшки, покрытые эрозиями и корками. Сильнее всего поражены углы рта: заеда — один из признаков глюкагономы
Течение и прогноз
Зависят от гистологического строения глю-кагономы. 75% больных к моменту установления диагноза уже имеют метастазы в печени. При медленном росте опухоли продолжительность жизни относительно велика даже при наличии метастазов.
Лечение
Лечение некролитической мигрирующей эритемы
Некролитическая мигрирующая эритема очень плохо поддается лечению. У ряда больных эффективна заместительная терапия цинком.
Хирургическое лечение
Из-за высокой частоты метастазирования (чаще всего в печень) удаление глюкагоно-мы приводит к выздоровлению всего в 30% случаев. Однако снижение массы опухоли сопровождается обратным развитием или даже полным исчезновением симптомов заболевания, в том числе некролитической мигрирующей эритемы.
Химиотерапия
Обычно малоэффективна.

Рисунок 19-6. Глюкагонома: мигрирующая некролитическая эритема.В перианаль-ной области видны эрозии полициклической формы, часть которых еще покрыта отслоившимся некротизированным эпидермисом
Синдром Пейтца-Егерса
Основной признак этого наследственного синдрома — множественные мелкие пигментные пятна (лентиго) на губах и слизистой рта. Вторая составляющая синдрома — полипоз тонкой кишки, толстой кишки и желудка, который приводит к приступам боли в животе и желудочно-кишечным кровотечениям. Полипы представляют собой гамартомы; они имеются у подавляющего большинства, но не у всех больных.
Синонимы: периорифициальный лентигиноз, синдром Пейтца—Турена, полипоз пиг-ментно-пятнистый.
Эпидемиология
Наследственность
Тип наследования — аутосомно-доминант-ный. Частота спонтанных мутаций составляет около 40%. Локус гена неизвестен.
Возраст
Лентиго обнаруживают у грудных детей и детей младшего возраста; полипы — у детей старшего возраста и взрослых до 30 лет.
Пол
Мужчины и женщины болеют одинаково часто.
Анамнез
Течение
Лентиго бывает врожденным или появляется в грудном и младшем детском возрасте. Пятна на губах со временем могут исчезнуть, но пигментация слизистой рта сохраняется на всю жизнь — без этого признака нельзя поставить диагноз. Лентиго обнаруживают и в отсутствие полипоза ЖКТ.
Общее состояние
Приступы боли в животе, желудочно-кишечные кровотечения, анемия. Приступы боли в животе начинаются в возрасте 10— 30 лет, реже — в более старшем возрасте. Больные предрасположены к раку молочной железы, яичников и поджелудочной железы.
Семейный анамнез
Сходные симптомы выявляют и у других членов семьи.
Физикальное исследование
Кожа
Элементы сыпи. Пятна. Цвет. Темно-коричневый или черный. Размеры. От 2 до 5 мм. Лентиго на лице — мельче, чем на ладонях, подошвах и слизистой рта.
Форма. Круглая или овальная. Расположение. Тесные скопления на губах, особенно на нижней (рис. 19-7), вокруг рта и на переносице.
Локализация. Губы, слизистая щек (рис. 19-8), окружность естественных отверстий, нос, подбородок, ладони и подошвы, тыльная поверхность кистей.
Слизистые
Обязательный признак синдрома Пейтца— Егерса — пятна коричневого, черного или иссиня-черного цвета, беспорядочно рассеянные на деснах, слизистой щек и твердого неба.
Ногти
Гиперпигментированные полоски, изредка — диффузная гиперпигментация ногтевого ложа.
ЖКТ
Полипы тонкой, реже — толстой кишки. Возможны инвагинация и обтурационная кишечная непроходимость. Из полипа может развиться аденокарцинома.
Дифференциальный диагноз
Гиперпигментированные пятна на коже Веснушки (светлее, чем лентиго при синдроме Пейтца—Егерса); старческое лентиго; синдром LEOPARD (Lentigines — множественные лентиго, Electrocardiographic abnormalities — электрокардиографические нарушения, Ocular hypertelorism — гипертело-ризм, Pulmonary stenosis — стеноз легочной артерии, Abnormalities of genitalia — крип-торхизм, гипоспадия, Retardation of growth — задержка роста, Deafness — глухота; этот синдром встречается чаще, чем синдром Пейтца—Егерса); первичная надпочечниковая недостаточность, синдром Кронкайта—Канады, синдром Гарднера. Пигментация слизистых
Конституциональная пигментация у представителей цветных рас, татуировка амальгамой, лечение зидовудином.
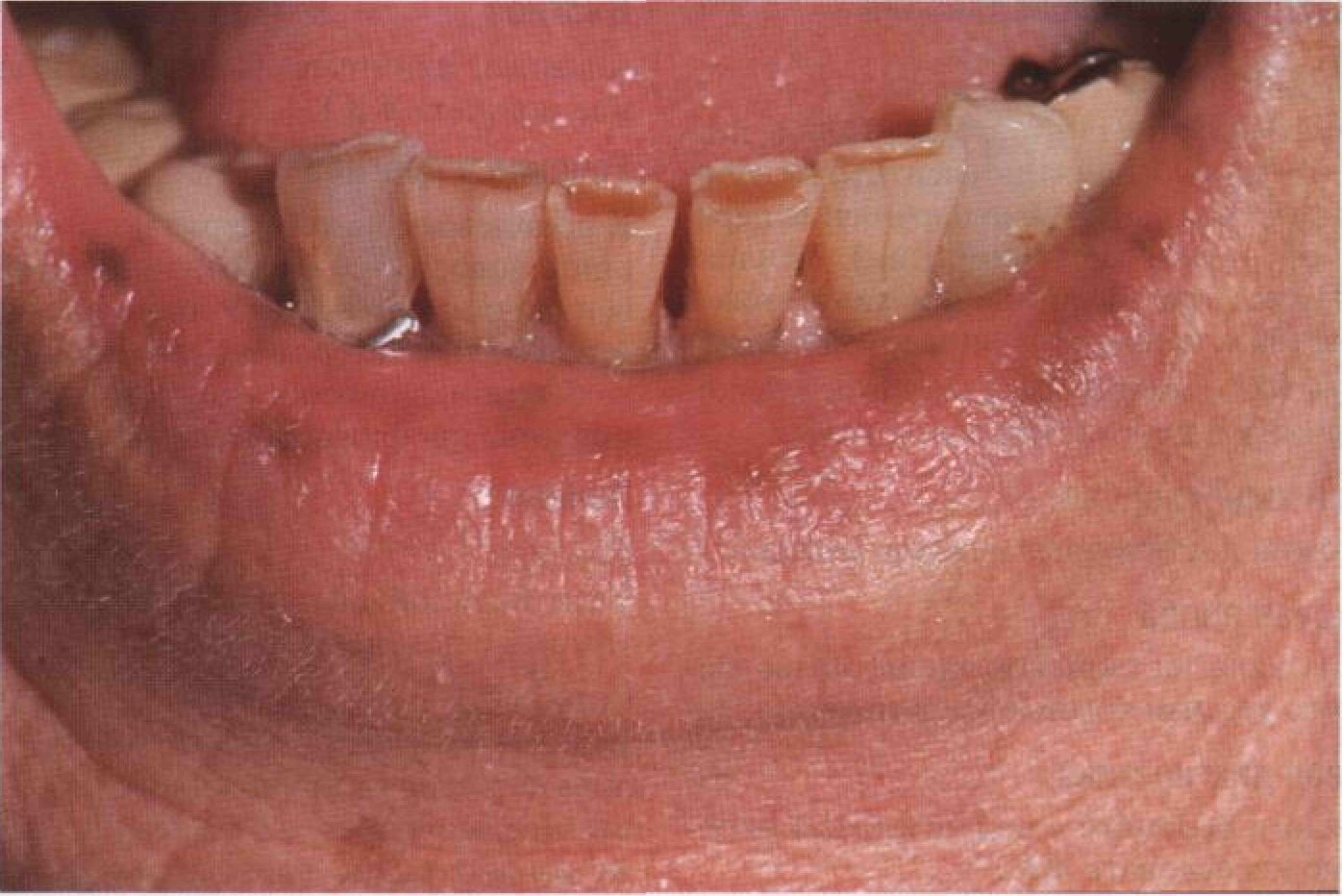
Рисунок 19-7. Синдром Пейтца—Егерса.Множественные темно-коричневые лентиго на красной кайме нижней губы
Дополнительные исследования
Патоморфология
Лентиго. Усиление синтеза меланина в эпидермисе (при локализации лентиго на ладонях и подошвах возможно нарушение передачи меланосом кератиноцитам). Усиленное накопление меланина в меланоцитах и клетках базального слоя эпидермиса. Полипы ЖКТ. Гамартомы. Сочетание гладко-мышечных и железистых элементов.
Общий анализ крови
Возможна постгеморрагическая анемия.
Гваяковая проба
Анализ кала на скрытую кровь позволяет выявить бессимптомные кровотечения.
Лучевая диагностика
У каждого больного с лентигинозом необходимо исследовать ЖКТ.
Диагноз
Анамнез, клиническая картина и выявление полипов ЖКТ.
Течение и прогноз
К преждевременной смерти может привести лишь вовремя не распознанная злокачественная опухоль ЖКТ. У японцев с синдромом Пейтца—Егерса злокачественные опухоли возникают особенно часто, поэтому им показана профилактическая колэктомия.
Лечение
Лентиго
Если больной настаивает, лентиго можно удалить с помощью лазера.
Полипы
Каждые 1—2 года больного должен осматривать гастроэнтеролог или хирург. Полипы, превышающие в размерах 1,5 см, а также кровоточащие, удаляют.

Рисунок 19-8. Синдром Пейтца—Егерса.На слизистой щек видны скопления темно-коричневых пятен
^.Ж •vW4't'J /"•'"
Метастазы в кожу
Метастазы злокачественных опухолей представляют собой одиночные или множественные узлы, локализующиеся в дерме или подкожной клетчатке. По механизму возникновения различают гематогенные, лимфогенные и имплантационные метастазы.
Эпидемиология и этиология
Возраст
Любой, но чаще пожилой.
Пол
Частота первичных опухолей, метастазирую-щих в кожу, различна у мужчин и женщин. Женщины. Рак молочной железы (69% всех метастазов в кожу), рак толстой кишки (9%), меланома (5%), рак легкого (4%), рак яичников (4%), саркома (2%), рак шейки матки (2%), рак поджелудочной железы (2%), плоскоклеточный рак языка и слизистой рта (1%), рак мочевого пузыря (1%). Мужчины. Рак легкого (24% всех метастазов в кожу), рак толстой кишки (19%), меланома (13%), шюскоклеточный рак языка и слизистой рта (12%), рак почки (6%), рак желудка (6%), рак мочевого пузыря (2%), рак слюнных желез (2%), рак молочной железы (2%), рак предстательной железы (1%), рак щитовидной железы (1%), печеночнокле-точный рак (1 %), плоскоклеточный рак кожи (1%).
Частота
Метастазы в кожу находят у 0,7—9% всех больных злокачественными опухолями.
Клинические формы
Панцирный рак. Поражение кожи над грудиной напоминает металлическую нагрудную пластину рыцарских доспехов. Обычно панцирный рак возникает при раке молочной железы, изредка — при злокачественных опухолях легких, ЖКТ и почек. Рак Педжета соска молочной железы. Поражение околососкового кружка в результате распространения рака молочной железы на эпидермис напоминает экзему соска. Рожеподобный рак. Получил свое название из-за сходства с рожей. Представляет собой воспаленную гиперемированную бляшку. Первичная опухоль чаще всего расположена в молочной железе, но возможна и иная локализация (поджелудочная железа, околоушные слюнные железы, миндалины, ободочная кишка, желудок, прямая кишка, яичники, тело матки, предстательная железа, легкие). Рожеподобный «рак» может возникнуть и при меланоме. Телеангиэктатический рак. Рак молочной железы иногда проявляется множественными телеангиэктазиями размером с булавочную головку.
Метастаз медсестры Джозеф. Метастаз в пупок. Назван по имени монахини — Марии Джозеф Демпси, которая ассистировала доктору Вильяму Мейо в одноименной клинике и впервые обратила внимание на узел в пупочной области.
Анамнез
В анамнезе часто присутствует злокачественная опухоль внутренних органов, но иногда метастазы в кожу оказываются первым ее симптомом. В одном из исследований первичная опухоль оказалась нераспознанной у 60% больных раком легкого, 53% больных раком почки и 40% — раком яичников. Метастазы в кожу были первым симптомом, обратившим на себя внимание, у 37% мужчин и только у 6% женщин. Химиотерапия в прошлом.
Физикальное исследование
Кожа
Элементы сыпи. Узел (рис. 19-9), фиброзная бляшка, выступающая над поверхностью кожи. Метастазы обычно находят, когда их размер превышает 5 мм. Бляшки могут напоминать ограниченную склеродермию, а при расположении на волосистой части головы сопровождаться алопецией. На ранних стадиях эпидермис не изменен, позднее могут присоединиться изъязвление и ороговение (рис. 19-10).
Цвет. При воспалении — розовый или красный (рис. 19-9Б). Метастазы меланомы в дерму выглядят как внутрикожные узлы синего, серого или черного цвета (рис. 19-12). Пальпация. Консистенция плотная или твердая.
Расположение. Одиночное образование, несколько образований, множественные образования. Локализация. Рак легкого — туловище, воло-

Рисунок 19-9. Метастазы в кожу: рак легкого. А.Этот больной получал химиотерапию по поводу метастазирующего рака легкого. После того как у него началась алопеция, на волосистой части головы были обнаружены три внутрикожных узла. Узел на лбу не воспален и не беспокоит больного. Б. Два других узла крупным планом: они расположены на темени, воспалены, на одном из них в месте биопсии образовалась корка систая часть головы. Рак почки — волосистая часть головы, послеоперационные рубцы.
Виды поражения кожи Рак молочной железы. При лимфогенном распространении опухоли на коже пораженной молочной железы образуются воспаленные гиперемированные бляшки, как при роже, плотные уплощенные папулы и бляшки, телеангиэктазии или узлы.
• Рожеподобныйрак: быстро растущие красные пятна или бляшки (рис. 19-11), воспалительная реакция.
• Панцирный рак: диффузное уплотнение кожи, напоминающее склеродермию. Сначала на фоне эритемы или синюшно-багровой кожи появляются разрозненные че-чевицеобразные папулы, затем они сливаются, образуя склерозированную бляшку. Воспаления нет.
• Телеангиэктатический рак: лиловые па-пуловезикулы, напоминающие ограниченную невиформную лимфангиому (см. рис. 19-11, на котором телеангиэктатический рак сочетается с рожеподобным).
• Узловые метастазы: множественные, реже одиночные, плотные папулы или узлы, иногда с роговой пробкой в центре, придающей им сходство с кератоаканто-мой (рис. 19-10).
• Метастатическая алопеция: возникает при гематогенном метастазировании опухоли в кожу волосистой части головы. Четко очерченные красно-розовые гладкие очаги облысения напоминают гнездную алопецию.
• Рак Педжета соска молочной железы: красная чешуйчатая бляшка или пятно с очень четкими границами, захватывающие сосок или околососковый кружок (рис. 19-13 и 19-14).
• Первичная опухоль с локализацией в складке под молочной железой: внутрикожный узел с экзофитным ростом, напоминающий первичный плоскоклеточный или ба-зальноклеточный рак кожи.
• Прочие виды поражения кожи. Расширение лимфатических сосудов в сочетании с кровоизлияниями в кожу приводит к появлению картины, похожей на лимфангиому. Лимфостаз и отек дермы придают коже пораженной молочной железы вид кожуры цитрусовых (симптом лимонной корки). При гематогенном метастазировании в кожу волосистой части головы множественные подкожные узлы при пальпации напоминают мешок со стеклянными шариками.
Рак толстой кишки. Метастазирует в кожу живота и промежности, а также в кожу волосистой части головы и лица. Метастазы представлены воспаленными бляшками в паховой и надключичных областях, на лице и шее; реже — узлами на ножке или на широком основании на ягодицах; группами обильно васкуляризированных образований в паховой области и на мошонке; опухолевидным образованием на лице; совсем редко — наружным свищом после аппендэктомии и поражением кожи, похожим на гидраденит. Метастазы в кожу более характерны для рака прямой кишки.
Рак легкого. Нередко дает большое количество метастазов за короткое время. Обычно это красноватые узлы (рис. 19-9), расположенные симметрично на волосистой части головы или на туловище. Локализация метастазов может напоминать опоясывающий лишай или совпадать с ходом межреберных сосудов. Иногда они появляются в рубцах после торакотомии и по ходу иглы при ас-пирационной биопсии. Рак почки. Метастазы могут быть одиночными или множественными. Обычно это сосудистые образования, нередко пульсирующие, похожие на телеангиэктатическую гранулему. Иногда они располагаются на ножке. Излюбленная локализация — голова и шея, реже — туловище и конечности. Меланома. Если первичная опухоль локализована в коже, она распространяется лим-фогенным путем. Метастазы и рецидивы ме-ланомы могут появиться как в отдаленных участках кожи, так и в трансплантате, использованном для закрытия дефекта после удаления первичной опухоли (рис. 19-12). Первичная меланома может локализоваться в глазу, шейке матки и слизистой рта. Нередко находят метастазы меланомы из не-выявленного первичного очага. Метастазы представлены узлами, одиночными или множественными. Обычно они темного цвета, но встречаются и беспигментные формы. Метастаз медсестры Джозеф. Метастаз в пупок злокачественной опухоли внутрибрюш-ной локализации. Это плотный или твердый узел, который обычно не заметен при осмотре и выявляется только при пальпации. Иногда он напоминает сосудистое новообразование, иногда покрыт трещинами или изъязвлен; нередко имеется отделяемое.

Рисунок 19-10. Метастазы в кожу: рак молочной железы.У сорокалетней женщины, страдающей раком молочной железы, 6 месяцев тому назад на задней поверхности шеи появился крупный узел, изъязвленный и ороговевающий. Похожие, но меньшие образования были обнаружены на спине и волосистой части головы

Рисунок 19-11. Рожеподобный рак молочной железы.Молочная железа увеличена в объеме и почти целиком покрыта воспаленной гиперемированной бляшкой. Картина напоминает рожу и мастит. Опухоль распространяется по лимфатическим сосудам дермы. В данном случае рожеподобный рак сочетается с телеангиэктатическим: кожа железы усыпана мелкими темно-красными папулами — телеангиэктазиями
У15% больных метастаз медсестры Джозеф служит первым симптомом злокачественной опухоли. Первичная опухоль обычно расположена в желудке, ободочной кишке, яичниках или поджелудочной железе, иногда — в молочной железе. Рак мочевого пузыря и рак яичников. Подобно раку молочной железы, эти опухоли могут распространяться на кожу живота и паховой области, образуя воспаленные гиперемиро-ванные бляшки, напоминающие рожу.
Другие органы
Поиск первичной опухоли.
Дифференциальный диагноз
«Оладьи с черникой»: красные, коричневые или фиолетовые узлы в сочетании с геморрагической сыпью у новорожденного Нейробластома, врожденный лейкоз. Высыпания, похожие на множественные цилин-дромы
Рак предстательной железы, рак легкого, рак молочной железы.
Высыпания, похожие на имплантационные и волосяные кисты
Рак предстательной железы, рак ободочной кишки, рак молочной железы. Высыпания, похожие на саркому Капоши Рак почки.
Высыпания, похожие на телеангиэктатическую гранулему
Беспигментная меланома, рак почки. Очаги облысения, похожие на гнездную алопецию
Рак молочной железы. Высыпания, похожие на лимфангиому Рак молочной железы, рак легкого, рак шейки матки, рак яичников. Высыпания, похожие на ограниченную склеродермию
Рак молочной железы, рак желудка, рак легкого, смешанные опухоли, злокачественные опухоли слезной железы.
Дополнительные исследования
Патоморфология кожи
Опухолевые клетки распространяются по лимфатическим сосудам дермы и откладываются в них вдоль стенок. Нередко уро- вень дифференцировки клеток оказывается достаточным для того, чтобы установить локализацию первичной опухоли. Расширение лимфатических капилляров из-за закупорки их опухолевыми клетками. При по-чечноклеточном раке — выраженное разрастание сосудов.
Лучевая диагностика
Направлена на поиск первичной опухоли.
Диагноз
Наличие в анамнезе злокачественной опухоли внутренних органов предполагает диагноз, а биопсия кожи его подтверждает.
Патогенез
Метастазирование происходит по трем схемам: механически (по дренирующим лимфатическим сосудам в анатомической близости от опухоли), органоспецифически (избирательное отложение опухолевых клеток в том или ином органе) и беспорядочно (независимо от механических факторов и ор-ганоспецифичности). Формирование метастазов включает несколько этапов: инвазия опухоли в стенку кровеносного или лимфатического сосуда, отрыв опухолевых клеток от первичной опухоли, проникновение их в просвет сосуда, перенос с током крови или лимфы, прикрепление опухолевых клеток к стенке сосуда, выход за пределы сосуда, имплантация и пролиферация на новом месте. Метастазы в кожу нередко бывают вторичными по отношению к метастазам в легких и печени.
Течение и прогноз
Прогноз обычно неблагоприятный. Средняя продолжительность жизни больных после выявления метастазов в кожу — всего 3 мес. Исключение составляет рак молочной железы, при котором процесс может длиться годами. При раке Педжета соска молочной железы прогноз намного лучше, если не пальпируются ни объемное образование в молочной железе, ни лимфоузлы.
Лечение
Если позволяет состояние больного, одиночные метастазы иссекают.

Рисунок 19-12. Рецидив меланомы.Два года назад этому мужчине удалили меланому волосистой части головы. Для закрытия дефекта прибегли к трансплантации кожи. Спустя полтора года возник первый рецидив, и была проведена еще одна операция в сочетании с регионарной лимфаденэктомией. Теперь на трансплантате и по ходу послеоперационного рубца на шее появились фиолетовые папулы. Это новый рецидив меланомы
Рак Педжета соска молочной железы_________
Рак Педжета соска молочной железы — это злокачественная опухоль, которая проявляется односторонним экземоподобным поражением соска и околососкового кружка и почти всегда сочетается с внутрипротоковым раком молочной железы.
Синонимы: болезнь Педжета, экземоподобный рак молочной железы.
Эпидемиология
Возраст
Средний возраст больных — 56 лет.
Пол
В основном болеют женщины, но описан ряд случаев среди мужчин.
Частота
1—4% всех случаев рака молочной железы.
Анамнез
Начало
Постепенное, в течение нескольких месяцев или лет.
Жалобы
Зуд, боль, жжение, выделения из соска, кровоточивость, изъязвление, втянутостъ соска. Иногда жалоб нет.
Физикальное исследование
Кожа
Элементы сыпи. Шелушащаяся бляшка с довольно четкими границами (рис. 19-13 и 19-14). При удалении чешуек обнажается влажная мокнущая поверхность.
Последнее изменение этой страницы: 2016-06-09
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...