
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Крапивница, отек Квинке и анафилактический шок
В развитии лекарственной крапивницы и отека Квинке могут участвовать несколько механизмов. Крапивница проявляется волдырями, которые быстро появляются и быстро исчезают, отек Квинке — обширным отеком кожи и подкожной клетчатки. Иногда крапивница и отек Квинке сопровождаются дыхательной недостаточностью, артериальной гипотонией, анафилактическим шоком.
Эпидемиология и этиология
Классификация и механизмы развития Иммунные (аллергические реакции)
• Аллергические реакции немедленного типа. Опосредованы IgE. Возникают на антибиотики (особенно — пенициллины) и на рентгеноконтрастные средства.
• Иммунокомплексные аллергические реакции. Иммунные комплексы активируют комплемент с образованием фрагментов СЗа и С5а, вызывающих дегрануляцию тучных клеток. Наблюдаются при сывороточной болезни, переливании цельной крови, введении иммуноглобулинов, пе-нициллинов.
Неиммунные (псевдоаллергические или анафи-лактоидные реакции)
• НПВС. Частично или полностью подавляют активность циклооксигеназы, участвующей в синтезе простагландинов. Помимо крапивницы и отека Квинке вызывают риносинусит и бронхиальную астму.
• Рентгеноконтрастные средства. Подавляющее большинство реакций на рентгеноконтрастные средства — анафилакто-идные; изредка бывают аллергические реакции.
• Ингибиторы АПФ. Ингибиторы АПФ у 0,1—0,2% больных вызывают быстро нарастающий отек слизистой носа, глотки, гортани, голосовых складок, губ, слизистой рта и языка. Эта реакция почти всегда возникает в первую неделю лечения, обычно через несколько часов после первой дозы. Отек, по-видимому, обусловлен нарушением метаболизма кининов. Его степень не зависит от дозы препарата. У больных, которые находятся на гемодиализе с использованием высокопроницаемых мембран, риск побочного действия ингибиторов АПФ значительно выше (до 35%), что обусловлено ускоренным синтезом брадикинина.
• Антагонисты кальция. При лечении ни-федипином у 10—30% больных возникают отеки голеней и стоп, обусловленные, по-видимому, дилатацией артериол и капилляров, а не задержкой жидкости в организме.
• Лекарственные средства, высвобождающие гистамин. См. «Препараты, вызывающие крапивницу, отек Квинке и анафилактический шок».
Препараты, вызывающие крапивницу, отек Квинке и анафилактический шок Антибиотики и другие антимикробные средства. Пенициллины: ампициллин, амоксицил-лин, диклоксациллин, мезлоциллин, бен-зилпенициллин, феноксиметилпенициллин, тикарциллин. Цефалоспорины, в том числе третьего поколения. Препараты, содержащие сульфонамидную группу. Антиаритмические средства. Амиодарон, про-каинамид.
Иммуномодуляторы, вакцины. Антилимфоци-тарный иммуноглобулин, левамизол, лошадиная сыворотка.
Цитостатики. Аспарагиназа, блеомицин, цис-платин, даунорубицин, фторурацил, прокар-базин, тиоТЭФ.
Ингибиторы АПФ. Каптоприл, эналаприл, ли-зиноприл.
Антагонисты кальция. Нифедипин, дилтиазем, верапамил.
Лекарственные средства, высвобождающие гистамин. Средства, действующие на ЦНС (пе-тидин, атропин, морфин, кодеин, папаверин, пропанидид, альфаксолон); миорелак-санты (тубокурарина хлорид, суксаметония хлорид); симпатомиметики (амфетамины, тирамин); гипотензивные средства (гидра-лазин, толазолин, триметафана камсилат); антимикробные средства (пентамидин, про-памидин, стилбамидин, хинин, ванкоми-цин); рентгеноконтрастные средства.
Частота
Пенициллины вызывают отек Квинке у 1 из 10 000 больных, причем у 1—5 из 100 000 — со смертельным исходом. При первом приеме ингибиторов АПФ отек Квинке развивается у 2—10 из 10 000 больных.

Рисунок 22-2. Крапивницаи отек Квинке при лечении пенициллином.На лице, шее и туловище — крупные волдыри, вокруг глаз — отек Квинке
Анамнез
Время от назначения препарата до появления высыпаний Аллергические реакции немедленного типа. Сенсибилизация обычно развивается в течение 7—14 сут; крапивница может возникнуть как во время лечения, так и после отмены препарата. У сенсибилизированных больных крапивница появляется через несколько минут или часов.
Иммунокомплексные аллергические реакции. Сенсибилизация развивается обычно в течение 7—10 сут (до 28 сут). У сенсибилизированных больных аллергическая реакция проявляется через 12—36 ч после начала лечения.
НПВС. Реакция развивается через 20—30 мин (до 4 ч) после введения препарата.
Реакции на применение препарата в прошлом
Если ранее у больного была анафилактоид-ная реакция на рентгеноконтрастный препарат, вероятность ее повторения — 25—35%.
Течение
Высыпания держатся несколько часов.
Жалобы
Зуд, жжение ладоней, стоп, слуховых проходов. При отеке слизистой дыхательных путей — одышка, удушье. Артралгия.
Общее состояние
При аллергических реакциях немедленного типа: приливы, внезапная слабость, зевота, головная боль, головокружение, онемение языка, чиханье, бронхоспазм, давящая боль за грудиной, сердцебиение, тошнота, рвота, схваткообразные боли в животе, понос.
Физикальное исследование
Кожа
Элементы сыпи
• Крупные волдыри (рис. 22-2), которые возникают и разрешаются за несколько часов, самостоятельно или под действием лекарственных средств. Могут появиться вновь на том же месте.
• Отек Квинке: обширный отек кожи и подкожной клетчатки (рис. 22-2 и 22-3). Часто — поражение лица, значительное увеличение век, губ, языка.
Цвет. Розовый. У крупных элементов — светлый центр и красный ободок по периферии (рис. 22-2). При отеке Квинке цвет кожи может быть не изменен. Форма. Овальная, дугообразная, кольцевидная, полициклическая, линейная, мишене-видная.
Расположение. Элементам свойственен периферический рост и разрешение в центре. Иногда они сливаются между собой и образуют причудливые узоры. Время. Высыпания скоротечны. Держатся всего несколько часов. Локализация. Поражен один участок или вся кожа. Отек Квинке: лицо, наружные половые органы, другие участки тела.
Слизистые
Отек верхних дыхательных путей вплоть до обструкции.
Другие органы
Аллергические реакции немедленного типа. Артериальная гипотония. Бронхоспазм, отек гортани.
Дифференциальный диагноз
Зудящие красные волдыри Аллергический контактный дерматит, вызванный растениями рода сумах; эризипе-лоид; укусы насекомых.
Дополнительные исследования
Патоморфология кожи Отек дермы и подкожной клетчатки, дила-тация венул, дегрануляция тучных клеток, слабая периваскулярная инфильтрация.
Исследование комплемента
При сывороточной болезни уровень компонентов комплемента снижен.
УЗИ
Показано при боли в животе, позволяет быстро выявить отек слизистой кишечника.
Диагноз
Обычно достаточно анамнеза и клинической картины. При необходимости проводят биопсию кожи.
Патогенез
Аллергические реакции немедленного типа: взаимодействие антигена с IgE-антите-лами, фиксированными на поверхности ба-зофилов и тучных клеток, приводит к активации этих клеток и выбросу гистамина, лей-котриенов и простагландинов. Эти вещества увеличивают проницаемость венул и вызывают освобождение биологически активных веществ из других клеток. У сенсибилизированных больных даже небольшая доза лекарственного средства может вызвать тяжелую аллергическую реакцию (анафилактический шок), особенно при парентеральном введении. Крапивница бывает немедленной или отсроченной — в зависимости от того, присутствовали ли IgE-антите-ла до введения препарата или их образование началось после начала лечения.
Иммунокомплексные аллергические реакции: иммунные комплексы активируют комплемент с образованием фрагментов СЗа и С5а, вызывающих дегрануляцию тучных клеток.
Реакции на салицилаты, по-видимому, обусловлены нарушениями метаболизма арахидоновой кислоты.
Течение и прогноз
Лекарственная крапивница и отек Квинке обычно сохраняются несколько часов или суток (реже — недель) после отмены препарата.
Лечение и профилактика
Необходимо выявить препарат, вызвавший аллергическую реакцию, и немедленно его отменить.
Профилактика
Сенсибилизированные больные. Больному рекомендуют всегда иметь при себе список препаратов, вызывающих аллергическую реакцию (карточка в бумажнике или опознавательный браслет).
Рентгеноконтрастные средства. Препарат, вызывавший ранее побочную реакцию, стараются не использовать. Если без него обойтись нельзя, за 30—60 мин до исследования назначают Н,-блокатор и преднизон в дозе 1 мг/кг.

Рисунок 22-3. Отек ног при лечении нифедипином.После увеличения дозы нифедипи-на отекли стопы, лодыжки и голени. Причина — повышение проницаемости сосудов. Виден след, оставленный резинками носков; при надавливании на отечный участок образуется ямка
Лечение тяжелой крапивницы и анафилактического шока
Поддерживают проходимость дыхательных путей и устанавливают венозный катетер. Может потребоваться искусственная вентиляция легких и инфузионная терапия. Адреналин. Назначают по 0,3—0,5 мл (в разведении 1:1000) п/к каждые 15—20 мин.
Средства с антигистаминной активностью. Н,-бло-каторы, Н2-блокаторы или их сочетание. Кортикостероиды
• При тяжелом состоянии назначают в/в гидрокортизон или метилпреднизолон.
• Преднизон, 70 мг/сут внутрь, с последующим снижением дозы на 5—10 мг/сут в течение 1—2 нед.
Лекарственная болезнь
Лекарственная болезнь — это тяжелая системная побочная реакция на лекарственное средство, обусловленная идиосинкразией. Характеризуется сыпью, лихорадкой, часто — гепатитом, артралгией, увеличением лимфоузлов и изменением картины крови.
Эпидемиология и этиология
Возраст Любой.
Раса
Реакции на противосудорожные средства чаще бывают у негров.
Этиология
Чаще всего — противосудорожные средства (фенитоин, карбамазепин, фенобарбитал) и препараты, содержащие сульфонамидную группу. Реже — аллопуринол, препараты золота, дапсон, сорбинил.
Анамнез
Начало
Через 2—6 нед после начала лечения, позже большинства других лекарственных токси-дермий.
Продромальный период
Лихорадка, сыпь.
Общее состояние
Лихорадка.
Физикальное исследование
Основные физиологические показатели
Возможно повышение температуры тела.
Кожа
Элементы сыпи. Сначала — пятнисто-папулезная сыпь (рис. 22-4). В дальнейшем может развиться эксфолиативная эритродер-мия, особенно если препарат не отменен. По мере разрешения сыпи — шелушение или отслойка эпидермиса. Цвет. Ярко-красный. По мере разрешения сыпи — коричневатый или лиловый оттенок.
Расположение. Беспорядочно расположенные пятна и папулы, которые постепенно сливаются. Высыпания симметричные. Локализация. Почти всегда — туловище и конечности. Иногда возникает генерализованная сыпь.
Слизистые
Бывают высыпания на слизистой рта.
Другие органы
Лимфоузлы. Обычно увеличены вследствие гиперплазии лимфоидной ткани. Внутренние органы. Поражение сердца, легких, щитовидной железы, печени, головного мозга.
Дифференциальный диагноз
Ранние стадии
Вирусные инфекции (корь, краснуха); лекарственная сыпь; другие болезни, сопровождающиеся кореподобной сыпью. Поздние стадии
Сывороточная болезнь, лекарственный вас-кулит, геморрагический васкулит, криогло-булинемия, инфекционные васкулиты, кол-лагенозы.
Сыпь плюс увеличенные лимфоузлы Краснуха, цитомегаловирусная инфекция (первичная инфекция), инфекционный мо-нонуклеоз (первичная инфекция).
Дополнительные исследования
Общий анализ крови
Эозинофилия (у 30% больных), атипичные мононуклеары.
Биохимический анализ крови
Характерные для гепатита изменения биохимических показателей функции печени.
Патоморфология
Кожа. Периваскулярная лимфоцитарная и эозинофильная инфильтрация. Лимфоузлы. Доброкачественная гиперплазия лимфоидной ткани. В редких случаях — пролиферация атипичных лимфоцитов. Почки. Интерстициальный нефрит.
Диагноз
Клиническая картина и гистологическое исследование пораженных органов.
Патогенез
Генетически обусловленное медленное окисление (ароматическое гидроксилирование) противосудорожных средств; медленное аце-тилирование препаратов, содержащих сульфонамидную группу; повышенная чувствительность лейкоцитов к гидроксиламиновым метаболитам дапсона.

Рисунок 22-4. Лекарственная болезнь, вызванная фенитоином.Симметричная ярко-красная сыпь, элементы которой местами сливаются. Кроме того, у больного увеличены лимфоузлы
Течение и прогноз
Побочное действие противосудорожных средств проявляется отеком лица, эксфо-лиативной эритродермией, появлением пузырей или геморрагической сыпи, лихорадкой, увеличением лимфоузлов, эозинофи-лией, артритом и гепатитом, который развивается спустя 2 нед после начала лечения и значительно ухудшает прогноз. Изредка наблюдаются смертельные исходы, например вследствие эозинофильного миокардита.
После отмены препарата сыпь и гепатит могут сохраняться еще несколько недель. У больных, получающих кортикостероиды, по мере снижения их дозы возможен рецидив. Гиперплазия лимфоидной ткани обычно исчезает после отмены препарата, однако в редких случаях возможно развитие лимфомы.
Лечение и профилактика
Выявляют препарат, вызвавший лекарственную болезнь, и отменяют его.
Симптоматическое лечение
Для утоления зуда назначают Н, -блокаторы внутрь.
Кортикостероиды
Наружное применение. Кортикостероиды максимальной силы действия уменьшают зуд, но обычно не влияют на общее состояние больного. Их применяют 2 раза в сутки. Прием внутрь. Преднизон в дозе 0,5 мг/кг/сут и выше быстро приводит к улучшению состояния и восстановлению лабораторных показателей.
Последующее медикаментозное лечение
Из-за повышенной чувствительности к другим противосудорожным средствам, содержащим ароматическую группу, следует крайне осторожно выбирать препарат для дальнейшего лечения.
Профилактика
Больному нужно рассказать о том, что у него повышенная чувствительность к определенному препарату и, возможно, к другим препаратам той же группы. Препарат, вызвавший лекарственную болезнь, повторно назначать нельзя. Больному рекомендуют всегда иметь при себе список противопоказанных препаратов (карточка в бумажнике или опознавательный браслет).
Фиксированная токсидермия
Фиксированная токсидермия — реакция на прием лекарственного средства, которая возникает все время на одном и том же месте. Она проявляется однотипными одиночными (реже — множественными) бляшками, пузырями или эрозиями. В отличие от контактного дерматита фиксированная токсидермия возникает после приема препарата внутрь.
Эпидемиология и этиология
Возраст
У детей встречается редко. Этиология
Лекарственные средства
• Фенолфталеин.
• Антимикробные средства:
— тетрациклины (тетрациклин, миноцик-лин);
— сульфаниламиды (в том числе — не всасывающиеся из ЖКТ); возможна перекрестная сенсибилизация к перо-ральным сахаропонижающим средствам (производным сульфанилмочеви-ны) и диуретикам, содержащим суль-фонамидную группу (ингибиторам кар-боангидразы, фуросемиду, тиазидным диуретикам);
— метронидазол;
— нистатин.
• НПВС:
— салицилаты;
— фенилбутазон;
— другие.
• Фенацетин (снят с производства).
• Снотворные средства:
— барбитураты (в том числе комбинированные препараты, например буталби-тал/аспирин);
— метаквалон;
— глутетимид.
• Пероральные контрацептивы.
• Хинин (в том числе содержащийся в газированных напитках), хинидин.
• Другие препараты, в том числе широко распространенные.
Продукты: горох, бобы, чечевица. Пищевые красители, содержащиеся в продуктах и лекарственных средствах.
Анамнез
Лекарственные средства
Больные обычно жалуются на однотипные высыпания, которые появляются на одном и том же месте. При лекарственной токси-дермии, как правило, выявить причинно-следственную связь несложно: головная боль —> болеутоляющее средство (анальгетик с барбитуратом) -> сыпь; запор -> слабительное, содержащее фенолфталеин, -> сыпь; простуда -> таблетки желтого цвета (безрецептурные препараты, содержащие краситель тартразин) -> сыпь. При пищевой токсидермии диагноз поставить сложнее: многие продукты питания и напитки содержат одни и те же пищевые добавки и красители (тартразин, фенолфталеин, хинин и т. д.).
Жалобы
Возможны зуд, жжение, болезненность (при изъязвлении), но чаще всего жалоб нет. Во время ремиссий — послевоспалительная гиперпигментация.
Начало
У сенсибилизированного больного высыпания появляются через 30 мин — 8ч после приема препарата.
Течение
Высыпания держатся во время приема препарата и исчезают через несколько суток или недель после его отмены.
Физикальное исследование
Кожа
Элементы сыпи. Сначала — четко очерченное круглое или овальное пятно (рис. 22-5), возникающее через несколько часов после приема препарата. Обычно появляется одно пятно (рис. 22-6), изредка — множественные пятна (рис. 22-7). Диаметр — от нескольких миллиметров до 10—20 см. Через несколько часов развивается отек, формируется бляшка. В последующем возможно образование пузыря и эрозии. Цвет. Сначала ярко-красный, затем — темно-красный, фиолетовый. После заживления — гиперпигментация, коричневое пятно с фиолетовым оттенком. Пальпация. Эрозии болезненны, особенно на слизистой рта и половых органов (рис. 22-5 и 22-6).
Расположение. Как правило, единичный элемент. Если элементов несколько, они расположены беспорядочно. При множествен-
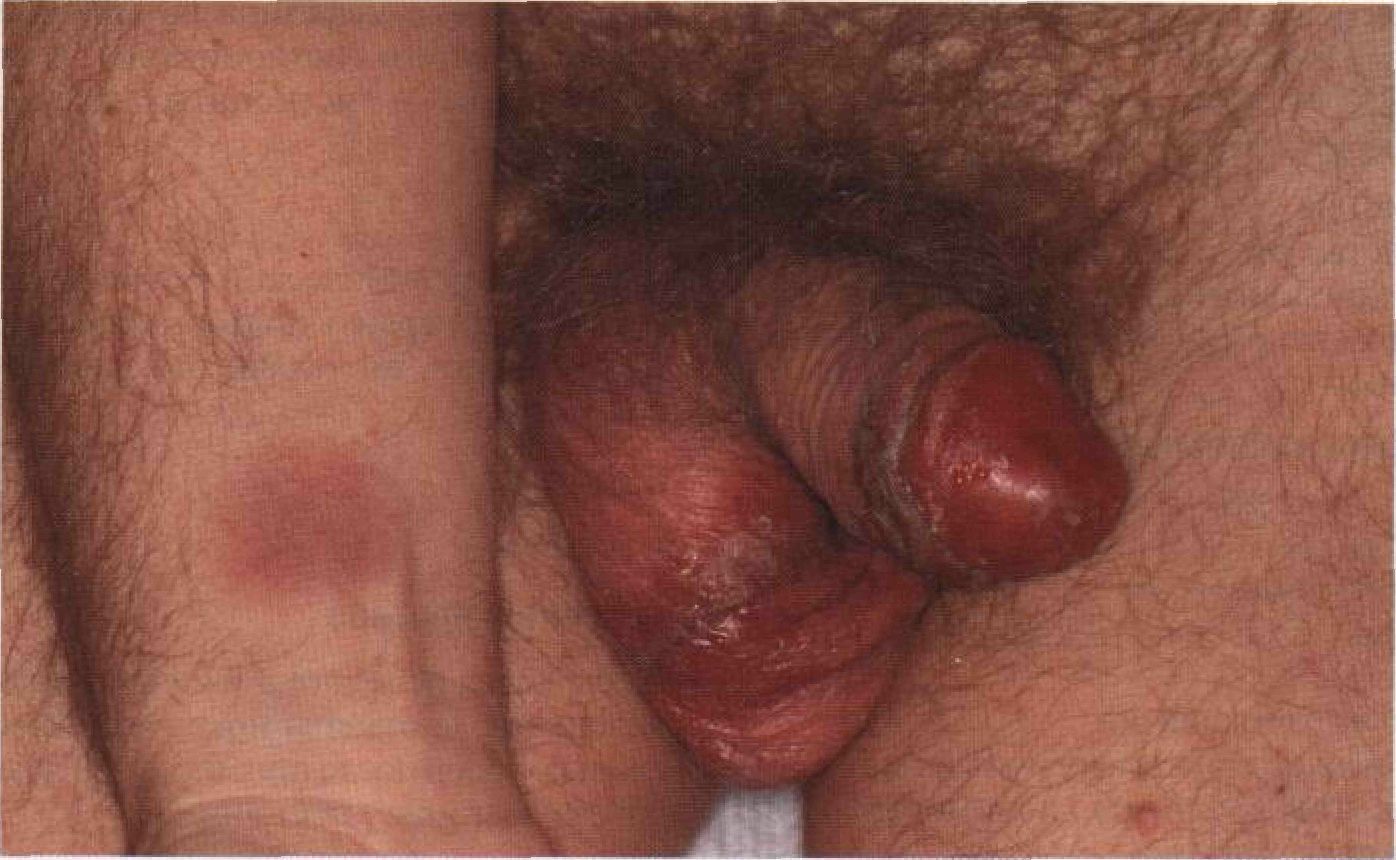
Рисунок 22-5. Фиксированная токсидермия после приема фенолфталеина.Темно-красная бляшка на запястье, эрозии на головке полового члена и мошонке. Поражена также слизистая рта. Это четвертый по счету случай возникновения сыпи после приема слабительного, содержащего фенолфталеин
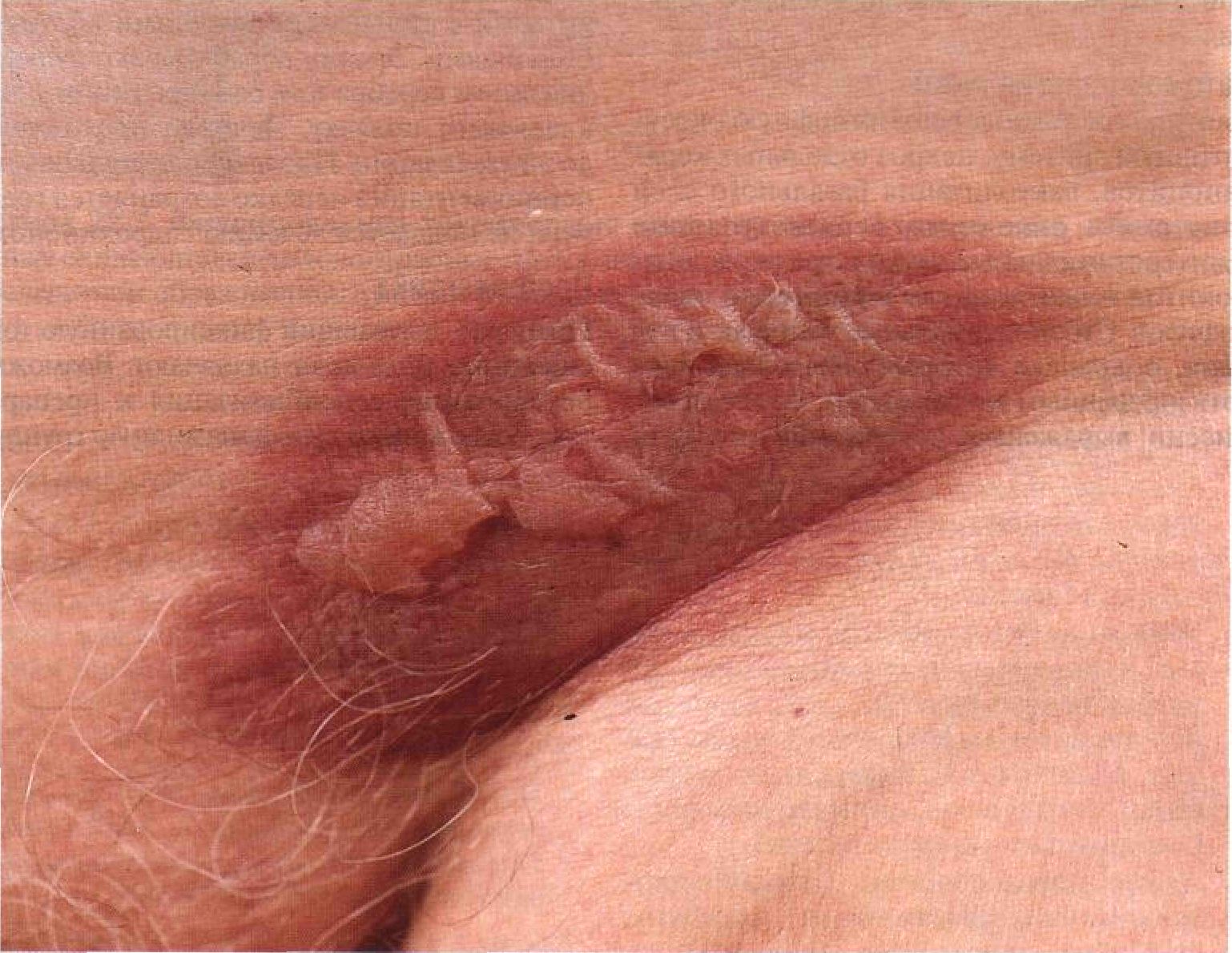
Рисунок 22-6. Фиксированная токсидермия после приема фенилбутазона.В паховой складке — большая овальная красная бляшка, в центре которой формируется пузырь ных элементах картина напоминает синдром Лайелла (рис. 22-7).
Локализация. Любая; чаще всего — половые органы. На лице — вокруг рта и глаз.
Слизистые
Слизистая рта и мочеиспускательного канала, конъюнктивы. Клиническая картина при этом напоминает герпес. Уретрит, конъюнктивит.
Дифференциальный диагноз
Одиночная эрозия на половых органах Рецидив герпеса. Множественные эрозии
Синдром Стивенса—Джонсона и синдром Лайелла.
Эрозии на слизистой рта Афтозный стоматит, первичный герпес (герпетический стоматит), полиморфная экс-судативная эритема.
Дополнительные исследования
Аппликационные пробы Препарат наносят на кожу в месте, где обычно появляются высыпания. У 30% больных при этом возникает воспалительная реакция.
Патоморфология кожи Картина напоминает полиморфную экссу-дативную эритему: некроз отдельных кера-тиноцитов, вакуолизация базального слоя эпидермиса, отек дермы, периваскулярные и интерстициальные инфильтраты из лимфоцитов и гистиоцитов с примесью эози-нофилов. Субэпидермальные везикулы и пузыри, покрышка которых образована нек-ротизированным эпидермисом. Во время ремиссии: выраженное недержание пигмента
(исчезновение меланина из эпидермиса и поглощение его гистиоцитами); в верхних слоях дермы — гистиоциты, нагруженные меланином.
Диагноз
Достаточно клинической картины. Диагноз можно подтвердить повторным назначением препарата, но делают это лишь в крайнем случае.
Патогенез
Неизвестен.
Течение и прогноз
Высыпания исчезают в течение нескольких недель после отмены препарата. Через несколько часов после приема одной дозы препарата возникает рецидив.
Лечение и профилактика
Лечение
Выявляют препарат, вызвавший фиксированную токсидермию, и отменяют его. На ранних стадиях, если нет эрозий, используют мази с сильнодействующими кортико-стероидами. Эрозии обрабатывают сульфа-диазином серебра или бацитрацином и накладывают повязку. Лечение продолжают до эпителизации. Послевоспалительная гиперпигментация нередко сохраняется годами и не поддается лечению гидрохиноном.
Профилактика
Препарат, вызвавший фиксированную токсидермию, больше не назначают. Возможна перекрестная сенсибилизация к препаратам, содержащим сульфонамидную группу.
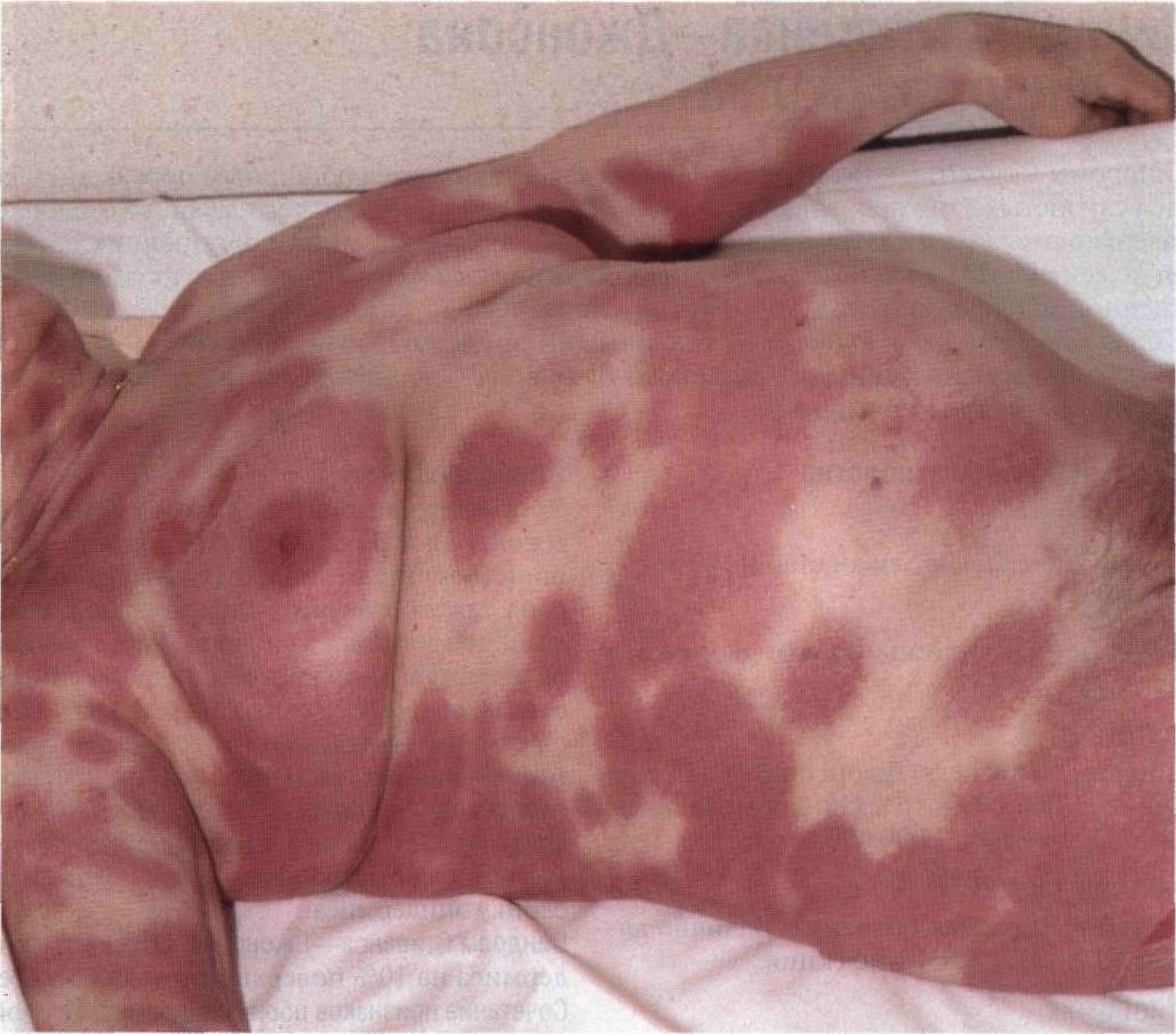
Рисунок 22-7. Фиксированная токсидермия после приема тетрациклина.Множественные сливающиеся лилово-красные пятна овальной формы. На месте некоторых из них впоследствии образовались пузыри. Внешне картина напоминает синдром Лайелла
Последнее изменение этой страницы: 2016-06-09
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...