
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Хроническая сердечная недостаточность (ХСН)
Хроническая сердечная недостаточность – комплекс характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
ХСН может развиться в результате различных заболеваний ССС – поражения миокарда любой этиологии, нарушений ритма и проводимости сердца, патологии клапанов, заболеваний перикарда и др.
Самыми частыми причинами развития ХСН в Европе и в России являются ИБС и ИМ и ассоциируются прежде всего с нарушением систолической функции левого желудочка. Среди других причин развития ХСН следует отметить дилатационную кардиомиопатию, ревматические пороки сердца, артериальную гипертензию и гипертоническое сердце.
Критерии, используемые при определении диагноза ХСН: 1) симптомы (жалобы) – одышка (от незначительной до удушья), быстрая утомляемость, сердцебиение, кашель, ортопноэ; 2) клинические признаки – застой в легких (хрипы, рентгенография), периферические отеки, тахикардия (> 90-100 уд/мин), набухшие яремные вены, гепатомегалия, ритм галопа, кардиомегалия; 3) объективные признаки дисфункции сердца – ЭКГ, рентгенография грудной клетки; систолическая дисфункция (снижение сократимости, нормальный уровень фракции выброса ЛЖ ≥ 45%), диастолическая дисфункция (допплер-ЭхоКГ, повышение давления в легочной артерии; гиперактивность мозгового натрийуретического гормона – определение МНП является «лабораторным» тестом ХСН, так как доказана тесная связь между тяжестью сердечной дисфункции и содержанием натрийуретических пептидов).
Классификация ХСН.Функциональные классы (могут изменяться на фоне лечения как в одну, так и в другую сторону).
| I ФК | Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил. |
| II ФК | Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. |
| III ФК | Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов. |
| IV ФК | Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности. |
Стадии ХСН(могут ухудшаться, несмотря на лечение).
| I ст | Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ. |
| IIА ст | Клинически выраженная стадия заболевания (поражения) сердца. Нарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. |
| IIБ ст | Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. |
| III ст | Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, головного мозга, почек). Финальная стадия ремоделирования органов. |
Принципы диагностики ХСН
1. ЭКГ.
2. Рентгенография органов грудной клетки (кардиомегалия и венозный легочный застой).
3. Эхокардиография – уточнение факта и характера дисфункции. Важнейшим гемодинамическим параметром является фракция выброса левого желудочка, отражающая сократительную способность миокарда левого желудочка (нормальный уровень ФВ≥ 45%).
4. Чреспищеводная эхокардиография (при подозрении на неисправность протеза митрального клапана, для исключения тромбоза ушка левого предсердия при высоком риске тромбоэмболий).
5. Стресс-ЭхоКГ (нагрузочная или фармакологическая) – для уточнения ишемической или неишемической этиологии сердечной недостаточности, а также для оценки эффективности лечебных мероприятий.
6. Радиоизотопные методы (радиоизотопная ангиография) – оценка ФВ левого желудочка, объемы камер сердца, динамика диастолического наполнения левого желудочка.
7. Магнитно-резонансная томография – объем сердца, толщина стенок и массы левого желудочка, утолщение перикарда, протяженность некроза миокарда, состояние его кровоснабжения и особенности функционирования.
8. Оценка функции легких.
9. Нагрузочные тесты.
10. Инвазивные методы: коронарная ангиография, мониторинг гемодинамики (с помощью катетера Свана-Ганса) и эндомиокардиальная биопсия.
11. Определение уровня натрийуретических пептидов.
12. Суточное мониторирование ЭКГ.
13. Вариабельность сердечного ритма.
14. Общий анализ крови, мочи; концентрация электролитов плазмы, креатинина, глюкозы, печеночных ферментов.
Лечение ХСН
Диета с ограничением поваренной соли и жидкости. Пища должна быть калорийной, легко усваиваемой, с достаточным содержанием витаминов, белка. Ограничение приема алкоголя, отказ от курения.
Режим физической активности – физическая реабилитация рекомендуется всем пациентам.
Психологическая реабилитация.
Медикаментозная терапия. Общие принципы.
I.Основные средства – ингибиторы АПФ (квинаприл, лизиноприл, рамиприл, эналаприл), β-адреноблокаторы «сверху» к иАПФ (бисопролол, метопролол, карведиол, соталол), диуретики (гипотиазид, фуросемид, урегит, буметанид), сердечные гликозиды – в малых дозах и с осторожностью при синусовом ритме, хотя при мерцательной аритмии они остаются средством выбора (дигоксин), антагонисты рецепторов к альдостерону (альдактон), применяемые вместе с иАПФ больным с выраженной ХСН.
II.Дополнительные средства:
- АРА используются у больных, плохо переносящих иАПФ (антагонисты рецепторов к ангиотензину II – лосартан, валсартан);
- ингибиторы вазопептидаз (омапатрилат) – новый нейрогуморальный модулятор.
Однако этот раздел наиболее динамичен и переменчив.
Вспомогательные средства в лечении ХСН:
- периферические вазодилататоры (нитраты, дигидроперидины длительного действия – амлодипин);
- блокаторы медленных кальциевых каналов (верапамил и дилтиазем);
- антиаритмические средства (амиодарон, соталол);
- антиагреганты (аспирин);
- антитромботические средства (низкомолекулярные гепарины – эноксапарин, непрямые антикоагулянты – синкумар, варфарин).
Другие вспомогательные средства:
- стероидные гормоны (при упорной гипотонии и упорном отечном синдроме);
- статины.
Хирургическое лечение – аорто-коронарное или маммаро-коронарное шунтирование.
Электрофизиологические методы – постановка кардиостимуляторов с высокой степенью атриовентрикулярной блокады; трехкамерная стимуляция сердца, постановка имплантируемого кардиовертера – дефибриллятора.
Пример формулировки диагноза:ИБС: стабильная стенокардия, III ФК. ХСН IIА – III ФК.
VI. Вопросы для самоконтроля.
1. Дайте определение острой и хронической сердечной недостаточности.
2. Классификация острой и хронической сердечной недостаточности.
3. Клиника острой и хронической сердечной недостаточности.
4. Основные подходы к диагностике и лечению острой и хронической сердечной недостаточности.
VII. Литература.
1. Внутренние болезни / Под ред. А.В. Сумарокова в 2-х томах. - М.: Медицина, 1993.
2. Лекции преподавателей кафедры.
Литература для повторения
Гребенев А.Л. Пропедевтика внутренних болезней. - М.: Медицина, 2002. - 592 с.
VIII. Ситуационная задача.
Больной С., 35 лет, инженер. Жалобы на одышку при незначительной физической нагрузке, чувство нехватки воздуха, больше в положении лежа, сердцебиения, ощущение перебоев в работе сердца, боли ноющего характера в области сердца, различной длительности без иррадиации, иногда уменьшающиеся или купирующиеся при приеме нитроглицерина через несколько минут; ноющие боли, тяжесть в правом подреберье, общую слабость.
Считает себя больным около года, когда впервые появились перебои в работе сердца, сердцебиения. За медицинской помощью не обращался. Последние 6 месяцев беспокоит одышка при быстрой ходьбе, стали возникать боли ноющего характера в области сердца. Значительное ухудшение состояния около месяца, когда без видимых причин усилилась одышка, появились боли в области правого подреберья.
Рос и развивался нормально. Из перенесенных заболеваний отмечает редкие простудные. Вредных привычек не имеет. Служил в армии, уволился в срок. Отец больного страдал заболеванием сердца, умер в возрасте 32 лет.
Общее состояние удовлетворительное. Кожные покровы бледные, акроцианоз. Голени пастозны. Грудная клетка правильной формы. Обе половины равномерно участвуют в акте дыхания, подвижность грудной клетки ограничена. ЧДД — 20 в 1 мин. Аускультативно: дыхание жесткое, в нижнебоковых отделах обоих легких влажные мелкопузырчатые хрипы. Границы относительной сердечной тупости расширены: вправо на 1,5 см от правой парастернальной линии, влево — до передней подмышечной линии по V межреберью. Верхушечный толчок ослаблен. Аускультативно: тоны сердца приглушены, I тон ослаблен на верхушке, акцент II тона на легочной артерии, протодиастолический ритм галопа, систолический шум на верхушке проводится в подмышечную область, также четко выслушивается систолический шум у мечевидного отростка грудины. ЧСС — 96 в 1 мин, экстрасистолия — 6—10 в 1 мин. АД — 115/80 мм рт.ст. Живот мягкий, безболезненный. Печень выступает на 2 см из-под края реберной дуги.
Вопросы
1. Выделите ведущие синдромы.
2. Укажите дифференциально-диагностический ряд по ведущим синдромам.
3. Сформулируйте предварительный диагноз.
4. Составьте план обследования.
5. Укажите тактику лечения.
IX. План работы студента на занятии.
1. Активное обсуждение поставленных вопросов.
2. Решение ситуационных задач.
Глава 12
Шок, коллапс
I. Мотивация цели.
Шок, коллапс – формы острой сосудистой недостаточности. Тесная взаимосвязь шока и коллапса, схожесть причин возникновения с одной стороны, и необходимость их разграничения с другой, делает проблему изучения данной патологии весьма актуальной. Знание неотложной терапии этих состояний позволит предотвратить тяжелые осложнения и летальный исход.
II. Цель самоподготовки.
В результате самостоятельного изучения теоретического материала по данной теме студент должен знать:
1. Определение шока, коллапса.
2. Этиологию и патогенез шока, коллапса.
3. Клиническую картину шока, коллапса.
5. Принципы диагностики шока, коллапса.
6. Тактику лечения данных заболеваний.
III. Исходный уровень знаний.
Студент должен знать:
1. Анатомию и физиологию сердца, легких и сосудов.
2. Нормальную ЭКГ, R-грамму органов грудной клетки.
3. Методику обследования системы дыхания и кровообращения.
IV. План изучения темы.
1. Определение - шок, коллапс.
2. Этиология шока, коллапса.
3. Патогенетические механизмы развития этих заболеваний.
4. Основные клинические проявления.
5. Принципы лечения этих заболеваний.
V. Краткое содержание темы.
Коллапс
Коллапс - одна из форм острой сосудистой недостаточности, характеризующаяся резким падением сосудистого тонуса или быстрым уменьшением массы циркулирующей крови, что приводит к уменьшению венозного притока к сердцу, падению артериального и венозного давления, гипоксии мозга и угнетению жизненных функций организма.
Причины:острые инфекции (брюшной и сыпной тифы, менингоэнцефалит, пневмония и др.), острая кровопотеря, болезни эндокринной и нервной системы (опухоли, сирингомиелия и др.), экзогенные интоксикации (отравления окисью углерода, фосфорорганическими соединениями и др.), спинномозговая и перидуральная анестезия, ортостатическое перераспределение крови (передозировка некоторых лекарственных средств - ганглиоблокаторов, инсулина, гипотензивных препаратов и др.), острые заболевания органов брюшной полости (перитонит и др.).
Коллапс может быть осложнением острого нарушения сократительной функции миокарда, объединяемого понятием "синдром малого сердечного выброса", который возникает в остром периоде инфаркта миокарда, при резко выраженной тахикардии, при глубокой брадикардии, при нарушениях функции синусового узла и др. Имеются различия между понятиями "коллапс" и "шок". Шоком в отличие от коллапса называют реакцию организма на сверхсильное, особенно болевое, раздражение, сопровождающуюся более тяжелыми расстройствами жизненно важных функций нервной и эндокринной систем, кровообращения, дыхания, обменных процессов и часто выделительной функции почек.
Патогенез коллапса 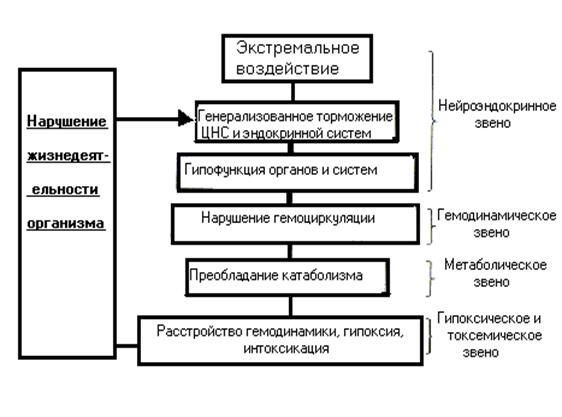
Симптомы
Большей частью внезапно развиваются ощущения общей слабости, головокружение, больной жалуется на зябкость, озноб, жажду; температура тела снижена. Черты лица заострены, конечности холодные, кожные покровы и слизистые оболочки бледные с цианотичным оттенком; лоб, виски, иногда все тело покрыто холодным потом, малый и слабый пульс, обычно учащенный, вены спавшиеся, АД понижено. Дыхание поверхностное, учащенное, но, несмотря на одышку, больной не испытывает удушья, лежит с низко расположенной головой, сердце не расширено, тоны его глухие, иногда аритмичные. Диурез снижен.
Сознание сохранено или затемнено, к окружающему больной безучастен, реакция зрачков на свет вялая, наблюдаются тремор пальцев рук, иногда судороги. Объем циркулирующей крови всегда снижен, часто определяются декомпенсированный метаболический ацидоз, гематокрит повышен.
Дифференциальный диагноз проводится с обмороком, при котором функциональные нарушения выражены значительно слабее, АД нормальное; а также с сердечной недостаточностью, отличающейся от коллапса ортопноэ, увеличением объема циркулирующей крови, нормальным АД.
Лечение
В зависимости от причины - остановка кровотечения, удаление из организма токсических веществ, применение специфических антидотов, устранение гипоксии и др. Больного согревают, укладывают с приподнятыми ногами. Проводится трансфузия кровезаменителей (полиглюкин, гемодез, реополиглюкин, солевые растворы) и лишь по строгим показаниям - компонентов крови.
Струйно в/в вводят преднизолон (60-90 мг), при недостаточном эффекте добавляют 1-2 мл 1% раствора мезатона или капельно 1 мл 0,2% раствора норадреналина (при геморрагическом коллапсе вазопрессорные препараты применяют только после восстановления объема крови), 1-2 мл кордиамина, 1-2 мл 10% раствора кофеина, 2 мл 10% раствора сульфокамфокаина.
При ацидозе в/в вводят растворы гидрокарбоната натрия (50-100 мл), 8,4% раствора или 100-200 мл 4,5% раствора. При синдроме малого сердечного выброса применяют противоаритмические препараты (если он обусловлен аритмией), дофамин (капельно в/в 25-100-200 мг в 5% растворе глюкозы или изотоническом растворе хлорида натрия), экстренную электрокардиостимуляцию и др. Прогноз определяется причиной коллапса и степенью сосудистых расстройств.
Острая массивная кровопотеря
Кровотечение– одно из самых тяжелых осложнений различных заболеваний и повреждений. Является ли острая кровопотеря геморрагическим шоком или коллапсом, остается актуальной и не до конца решенной проблемой, с которой обычно сталкиваются хирурги, в том числе и стоматологи, травматологи, ортопеды, урологи, акушеры, анестезиологи и врачи скорой помощи. Кровотечения представляют непосредственную угрозу жизни больного и всегда требуют незамедлительных действий. И от того, насколько грамотными будут эти действия, зависит судьба человека.
Патогенез кровопотери
Острая кровопотеря приводит к быстрому уменьшению объема циркулирующей крови (ОЦК). Внезапная гиповолемия является мощным фактором стресса. Она вызывает вегетативно-эндокринные сдвиги, которые известны сегодня как неспецифический адаптационный синдром, описанный канадским ученым Гансом Селье в 1960 г. При этом возрастает тонус симпатической нервной системы и многократно усиливается секреция катехоламинов надпочечниками. Помимо стимуляции симпатико-адреналовой системы в ответ на кровопотерю стимулируется деятельность гипофизарно-надпочечниковой системы. Усиливается секреция альдостерона и антидиуретического гормона, возрастает выброс глюкокортикоидов, влияющих на тонус и проницаемость сосудистой стенки. Все защитно-приспособительные реакции организма при острой кровопотере направлены на поддержание центральной гемодинамики и сохранение нормального уровня артериального давления (АД). Для этого в первую очередь организм старается ликвидировать возникшее в результате кровопотери опасное для центральной гемодинамики несоответствие емкости сосудистого русла сниженному ОЦК.
Это осуществляется двумя путями: уменьшением емкости сосудистого русла за счет спазма сосудов, восполнением дефицита ОЦК за счет депонированной крови и межтканевой жидкости.
Основные функциональные расстройства при кровопотере в первую очередь связаны не со снижением уровня гемоглобина, а с уменьшением ОЦК, расстройствами микроциркуляции и с нарушением свертывающих свойств крови.
Сохраняющаяся длительное время централизация кровообращения неизбежно вызывает тканевую гипоксию, генерализованные расстройства метаболизма, дегенеративные изменения в клетках органов и приводит к полиорганной недостаточности (табл. 1).
Таблица 1
Последнее изменение этой страницы: 2017-07-07
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...