
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
ПА ТОЛОГИЧЕСКИЕ ПРОЦЕССЫ НА СЛИЗИСТОЙ ОБОЛОЧКЕ ПОЛОСТИ РТА, СОПРОВОЖДАЮЩИЕСЯ ГИПЕРКЕРА ТОЗОМ
Красный плоский лишай— хроническое заболевание, частым проявлением которого, наряду с узелковыми высыпаниями на коже, являются поражения слизистой полости рта и красной каймы губ. В определении этиопатогенеза красного плоского лишая имеются лишь гипотетические предположения о роли травмы, бактериальной и вирусной инфекции, аутоиммунных нарушений, эндокринопатий и др. Общим для поражения полости рта при красном плоском лишае являются изолированные или сливающиеся папуллезные высыпания ("перламутровые" папулы) на слизистой оболочке щек, десен, языка и губ. Течение процесса может быть различным как по времени развития, так и по трансформации элементов сыпи. С учетом этого принято выделять несколько клинических форм болезни: экссудатш-но-гиперемическую, буллезную, атипическую.
Экссудативно-гиперемическая форма проявляется развитием острого катарального воспаления слизистой полости рта. Она выглядит отечной, гиперемированной, покрывается тягучим
 прозрачным экссудатом. Гистологически в этот период отмечается вакуольная дистрофия клеток покровного эпителия, полнокровие сосудов, признаки гиперсекреции в малых слюнных железах. На фоне катарального воспаления через 3—5 дней на слизистой оболочке разных отделов полости рта появляются высыпания в виде кольцевидных или полосовидных скоплений папул. При отторжении папул образуются поверхностные эрозии и мелкие язвочки, дном которых является либо отечная собственная пластинка слизистой, либо отечная с геморрагической инфильтрацией ткань под-слизистого слоя. На этом этапе процесс оценивается как э р о з и в -но-язвенная форма лишая, которая нередко принимает хроническое течение. Эрозии и язвы на слизистой могут эпителизироваться, затем вновь появляются папулы, при отторжении которых вновь образуются язвочки. Процесс приобретает хроническое течение, и ему сопутствуют гиперкератотические изменения слизистой, в основе которых лежит ороговение поверхностных пластов плоского эпителия в сочетании с акантозом.
прозрачным экссудатом. Гистологически в этот период отмечается вакуольная дистрофия клеток покровного эпителия, полнокровие сосудов, признаки гиперсекреции в малых слюнных железах. На фоне катарального воспаления через 3—5 дней на слизистой оболочке разных отделов полости рта появляются высыпания в виде кольцевидных или полосовидных скоплений папул. При отторжении папул образуются поверхностные эрозии и мелкие язвочки, дном которых является либо отечная собственная пластинка слизистой, либо отечная с геморрагической инфильтрацией ткань под-слизистого слоя. На этом этапе процесс оценивается как э р о з и в -но-язвенная форма лишая, которая нередко принимает хроническое течение. Эрозии и язвы на слизистой могут эпителизироваться, затем вновь появляются папулы, при отторжении которых вновь образуются язвочки. Процесс приобретает хроническое течение, и ему сопутствуют гиперкератотические изменения слизистой, в основе которых лежит ороговение поверхностных пластов плоского эпителия в сочетании с акантозом.
При высыпании на слизистой полости рта пузырей говорят о буллезной форме лишая. Появляющиеся пузыри вскрываются с образованием крупных поверхностных эрозий, дном которых является резко отечный базальный слой плоского эпителия или собственная пластинка слизистой.
Атипичная форма лишая характеризуется высыпаниями на красной кайме верхней губы и соприкасающейся с ней слизистой оболочке десен. На верхней губе ближе к срединной линии вначале появляются ограниченные очаги гиперемии, несколько выступающие над окружающей поверхностью. В зоне этих очагов выражен отек тканей с умеренной лейкоцитарной инфильтрацией. Поверхностный слой эпителия коагулирует и представляется в виде белого налета.
Независимо от форм красного плоского лишая при затянувшемся течении его в панораме изменений слизистой оболочки полости рта могут наблюдаться акантоз, гипер- и паракератоз. Массивным может быть и воспалительный клеточный инфильтрат, близко подходящий к эпителиальному пласту. При отторжении папул в составе инфильтрата преобладают эозинофильные лейкоциты, плазматические клетки и макрофаги. При эрозивно-язвенной форме лишая с многолетним течением на фоне выраженного гипер- и дискератоза покровного эпителия возможно развитие плоскоклеточного рака. С учетом этого оцен-
ка процесса в ряде случаев требует биопсийного исследования.
Лейкоплакия является очагом ороговения плоского эпителия слизистой оболочки полости рта или красной каймы губ. Возникает при многократных механических повреждениях слизистой или локальных воздействиях на нее химических факторов. Фоновыми для развития процесса могут быть заболевания желудочно-кишечного тракта и авитаминозы, при которых нарушается устойчивость слизистой полости рта к внешним раздражителям. Имеются публикации о возникновении лейкоплакии вследствие нарушений зубного ряда, гальванизации при наличии протезов из разнородных металлов.
По этиопатогенетическим особенностям и клиническим признакам различают плоскую, веррукозную, и эрозивную форму лейкоплакий. Отдельно рассматривается лейкоплакия курильщиков.
Плоская лейкоплакия. На слизистой оболочке полости рта появляются четко ограниченные, уплощенной формы очаги гиперкератоза с гиперемией по окружности их. Чаще очаги ороговения локализуются на боковых поверхностях языка, слизистой щек, нижней губе.
Веррукозная лейкоплакия. Отличается от плоской более значительным ороговением и гиперплазией эпителия слизистой рта. Возникающие очаги ороговения возвышаются в виде бородавчатых или бляшковидных разрастаний, и с поверхности их слущи-ваются роговые чешуйки. При микроскопическом исследовании в зонах поражения слизистой отмечается утолщение покровного эпителия с акантозом и ороговением его. Малигнизация процесса (рост плоскоклеточного рака) наблюдается почти у 20% пациентов, и особенно, при бляшечной форме лейкоплакии.
При отторжении роговых чешуек или снятии их механическим путем на месте лейкоплакии возможно образование эрозий и даже глубоких язв (эрозивно-язвенная лейкоплакия). В таких случаях нарастают явления акантоза эпителия, а в подлежащих тканях, особенно по краям эрозий и язв, появляются массивные воспалительные инфильтраты из лимфоидных клеток, зернистых лейкоцитов и макрофагов.
Лейкоплакия курильщиков проявляется уплотнением слизистой оболочки твердого неба с образованием на ней плотно фиксированного серовато-белого налета (роговые массы). Здесь видны зияющие, в форме точечных углублений, выводные протоки ма-
лых слюнных желез, а сама слизистая имеет вид булыжной мостовой (небо курильщика).
Основаниями для взятия биоптатов слизистой полости рта из зон образования на ней лейкоплакии с целью гистологической диагностики малигнизации является заметное усиление ороговения, наличие в зоне лейкоплакии длительно не заживающих и кровоточащих эрозий и язв. Начальными признаками опухолевого роста на микроскопическом уровне считаются атипизм клеток базальных слоев покровного эпителия слизистой (полиморфизм клеток, гиперхромия ядер, патологические митозы). Позднее появляются изолированные гнезда раковых клеток и в подлежащей соединительной ткани (инфильтрирующий рост).
•
ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ОРОФАРИНГЕАЛЬНОЙ ОБЛАСТИ
Являясь начальным отделом пищеварительного тракта, полость рта и ротоглотка имеют характерные анатомо-топографические признаки. В формировании полости рта участвуют многие органы и ткани: губы, язык, структуры, составляющие дно, нижняя и верхняя челюсти, щеки, твердое и мягкое небо, язычок, передние небные дужки. Ротоглотку образуют корень языка, небные миндалины, миндаликовая ямка складки зева, передние и задние небные дужки, нижняя поверхность мягкого неба и задняя стенка глотки в проекции зева. Граница между полостью рта и ротоглоткой проходит по линии, проведенной по передним небным дужкам, валикообразным сосочкам языка и по границе мягкого и твердого неба.
На всем протяжении слизистая оболочка рта и ротоглотки покрыта многослойным плоским эпителием. Это постоянно обновляющаяся клеточная популяция. В области твердого неба и десен эпителий имеет отчетливую тенденцию к ороговению. Остальные отделы слизистой покрыты многослойным плоским неороговевающим эпителием. Собственная пластинка, на которой лежит пласт эпителия, образует многочисленные сосочки. Распределение клеточных элементов в ней (фибробластов, тучных клеток, лейкоцитов) в различных отделах неравномерно. Наиболее богата клетками собственная пла-
стинка слизистой оболочки щек и губ. Подслизистая основа хорошо развита в дне полости рта, переходных складках губ и щек. Здесь располагаются лимфатические и кровеносные сосуды, малые и большие слюнные и сальные (Фордайса) железы. Напротив, в слизистой оболочке языка, десен и твердого неба подслизистая основа отсутствует. В десне и твердом небе слизистая оболочка плотно соединяется с надкостницей соответствующих костей.
Названные выше тканевые образования стенок и органов полости рта и ротоглотки не отличаются структурной специфичностью, и поэтому возникающие здесь опухоли повторяют строение опухолей соответствующего гистогенеза любой другой локализации. Вместе с тем, анатомо-функциональные особенности орофарингеальной области определяют и некоторое клиническое своеобразие возникающих здесь опухолей.
Развитию опухолей слизистой оболочки рта и ротоглотки предшествуют составляющие довольно большую группу предопухолевые изменения покровного эпителия. Это папилломы, папилломатоз, хронический глоссит с гипертрофией или атрофией слизистой и образованием в ней труднозаживающих и рецидивирующих трещин, лейкоплакия и эритроплакия, длительно не заживающие язвы и эрозии, обычно связанные с повторной травмой слизистой кариозными зубами, краями зубных протезов, «прикусываниями». Указывают также на онкогенную роль курения, жевания табака и особенно «наса», в состав которого входит мелкий табак, зола, хлопковое, кунжутное, а иногда и минеральное масло. К предопухолевым процессам относят также сифилиды и парасифилитические изменения эпителия полости рта. Стремление связать возникновение рака полости рта с предопухолевыми изменениями эпителия позволило некоторым онкологам считать, что рак в этой локализации является «болезнью запущенной гигиены рта». Разумеется, опухоль может развиться и «de novo», но своевременное лечение названных патологических процессов, легко доступных для установления диагноза и наблюдения, позволяет снизить частоту злокачественных новообразований в запущенных формах.
Ниже приводится клинико-морфологическая характеристика наиболее частых опухолей орофарингеальной области.
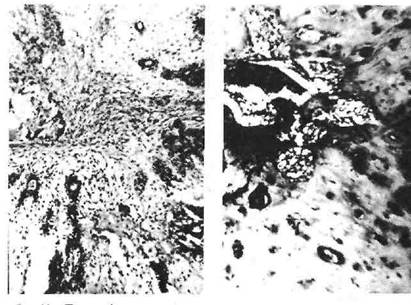
Среди доброкачественныхэпителиальных опухолей орофарингеальной локализации чаще других встречаются папилломы (фиб-
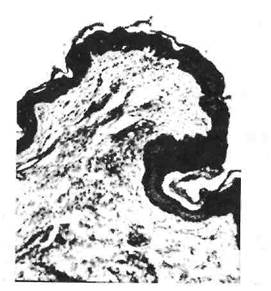
Рис. 19. Папиллома слизистой оболочки языка.
роэпителиомы). Они обнаруживаются главным образом на спинке и по краям языка, могут быть множественными, имеют ворсинчатую поверхность, растут на тонкой ножке или широком основании, покрыты зрелым многослойным плоским эпителием, расположенным на сохранной базальной мембране (рис. 19). Может наблюдаться лимфогистиоцитарная инфильтрация соединительнотканной основы опухолевых сосочков с примесью плазматических клеток и единичных сегментоядерных лейкоцитов.
Опухоли железистого эпителия — аденомы — локализуются в малых слюнных железах, чаще в небных (описание см. в разделе «Опухоли слюнных желез»).
В группе злокачественныхопухолей, возникающих в слизистой оболочке полости рта и ротоглотки, ведущее место также занимают эпителиальные опухоли. По классификации ВОЗ в этой группе выделяют интраэпителиальную карциному (рак in situ) и некоторые разновидности плоскоклеточного рака {веррукозная, ■ веретеноклеточная карцинома и лимфоэпителиома).
Интраэпителиальная карцинома характеризуется тем, что при выраженных морфологических признаках клеточного атипиз-
ма и потере эпителиальными клетками вертикальной анизоморфнос-ти базальная мембрана сохраняется на всем протяжении эпителиального пласта, и, следовательно, отсутствует инфильтрирующий рост.
Опухолевые комплексы при инвазивном плоскоклеточном раке прорастают в подлежащие ткани в виде пучков, тяжей или гнезд неправильной формы, разделенных прослойками соединительной ткани (рис. 20).
Для веррукозной карциномы характерным является избыточное образование рогового вещества на выступающих по ее поверхности булавовидных эпителиальных выростах.
Веретеноклеточная карцинома построена из опухолевых клеток веретенообразной формы и напоминает саркому. Очаги ороговения
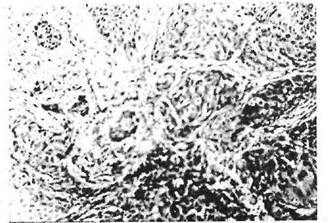
Рис. 20. Плоскоклеточный неороговевающий рак слизистой оболочки дна полости рта.
встречаются редко. По сравнению с веррукозной карциномой эта опухоль быстро разрушает окружающие ткани.
Лимфоэпителиома (опухоль Шминке) чаще развивается в задней трети языка, небных и глоточной миндалинах — зонах скопления лимфоидной ткани. Может возникать в любом возрасте, чаще бывает у мужчин. Макроскопически имеет форму узла или бугристого образования плотно-эластической консистенции, покрытого первоначально неизмененной, а затем изъязвляющейся слизистой оболочкой. На микроскопическом уровне опухоль представляют различной величины пластинчатые клетки, лежащие разрозненно или в виде

|
гнезд и тяжей. Могут встречаться очаги плоскоклеточной дифферен-цировки этих клеток вплоть до образования раковых жемчужин. В массивах опухолевых клеток встречается большое количество лим-фоидных элементов и ретикулярных клеток, которые, возможно, также имеют опухолевую природу. С этим связано и название опухоли. Опухоль отличается ранним метастазированием в лимфатические узлы шеи, и рост ее в метастазах нередко опережает прогрессию в зоне первичной локализации. Отдаленные гематогенные метастазы встречаются редко.
Рак орофарингеальной областипо клинико-анатомическим проявлениям относят к исключительно агрессивным новообразованиям. И это понятно, поскольку в силу тесного анатомического расположения органов рта и ротоглотки возникающие в них злокачественные опухоли быстро распространяются на соседние ткани, приводя к нарушению дыхания, глотания, обоняния, жевания и т.д.
Установлено, в частности, что рак языка имеет характер анап-лазированного плоскоклеточного рака, быстро инфильтрирует дно полости рта, мышцы и рано метастазирует (рис. 21,22). Особенно злокачественным течением отличается рак корня языка, распространяющийся на глотку и небные дужки.
Рак слизистой оболочки альвеолярного края нижней и верхней челюстей также проявляется довольно рано, так как в процесс вовлекаются парадонт зубов и появляется зубная боль. Нередко по поводу этих болей даже производится удаление зуба, что способствует распространению опухоли в зубную лунку, а затем и в кость.
Рак десны в зависимости от локализации может распространяться на слизистую оболочку щеки, небо или мышцы дна полости рта. Замечено, что при первичном обращении почти у 1/3 больных уже обнаруживаются метастазы рака в регионарных лимфатических узлах и, в первую очередь, в боковых глубоких шейных (подчелюстных, яремных и др.). Метастазы в другие органы встречаются крайне редко.
Неэпителиальныеопухоли полости рта и ротоглотки встречаются относительно редко. По гистологическому строению они не отличаются от аналогичных по гистогенезу опухолей мягких тканей других областей тела, однако, как и эпителиальные опухоли, в этой локализации имеют некоторые особенности. Так, относительно ча-

Рис. 22. Метастазы плоскоклеточного рака Рис. 21. Инвазивный рост плоско-
языка в лимфатических сосудах подче- клеточного неороговевающего рака
люстной клетчатки. языка.
стые сосудистые опухоли, главным образом, капиллярные ангиомы, расценивают как пиококковые гранулемы, а не бластомы. Невромы обычно возникают в зоне расположения рецепторного органа вкуса — вблизи кончика языка или по его краю. Кроме того, язык является местом наиболее частой локализации зернисто-клеточной миобластомы.
Злокачественные неэпителиальные опухоли — саркомыпо гистологическому строению также близки к аналогичным опухолям мягких тканей других областей. Замечено, что в языке они развиваются преимущественно в детском и юношеском возрасте. Описаны врожденные саркомы языка.
В группе опухолеподобных процессоворофарингеальной области целесообразно рассмотреть наиболее частые формы патологии, которые по некоторым признакам клинических проявлений, а в ряде случаев и по гистологической картине, могут быть ошибочно приняты за опухоль. Это обычная бородавка, сосочковая гиперплазия, доб-
 рокачественное лимфоэпителиальное поражение, слизистая киста, фиброзное разрастание, врожденный фиброматоз.
рокачественное лимфоэпителиальное поражение, слизистая киста, фиброзное разрастание, врожденный фиброматоз.
Структура обычной бородавки повторяет таковую при локализации на коже.
Сосочковая гиперплазия чаще обнаруживается на слизистой оболочке неба, имеет вид мягких выростов эпителия на широком основании, при сохранной базальной мембране. В подслизи-стом слое, как правило, выражена воспалительная инфильтрация.
Доброкачественное лимфоэпителиальное поражение наблюдают преимущественно в слюнных железах. Характерным для него является атрофия железистого эпителия с большими скоплениями между ацинозными образованиями и протоками желез лимфоидных и миоэпителиальных клеток. Патологический процесс, природа которого не установлена, дифференцируют с бла-стомными формами разрастаний лимфоэпителиальной ткани.
Слизистая киста макроскопически напоминает опухоль, увеличивается в размерах за счет накопления в полости секрета, рецидивирует после неполного удаления. Стенку кисты составляет фиброзная ткань, а внутренняя поверхность выстлана уплощенным однослойным эпителием.
Фиброзное разрастание может локализоваться в любом отделе полости рта, возникая как реакция на повторную травму или длительное химическое раздражение. Представляет собой ограниченное опухолевидное образование из плотных коллагеновых волокон с воспалительными клеточными инфильтратами между ними.
■
... .
■ ■ ■ • - ■ ' - , ■ • : -1 . ■
■•. • . . . :\ И ■
*- * •
ПАТОЛОГИЯ СЛЮННЫХ ЖЕЛЕЗ 
Имеющиеся у человека слюнные железы разделяются на две группы: большие (околоушные, поднижнечелюстные, подъязычные) и малые (губные, щечные, язычные, небные). Выводные протоки всех слюнных желез открываются в полость рта, и сами железы не имеют существенных структурных различий.
Основными клинико-анатомическими формами патологии слюнных желез являются воспалительные, опухолевые и опухолеподоб-ные заболевания.
По этиологии выделяют врождённые и приобретённые заболевания слюнных желез.
Группу врожденных форм патологии слюнных желез составляют: агенезия (отсутствие зачатков желез), гипоплазия (недоразвитие желез), эктопия (смещение структур желез за пределы места нормального расположения их), врождённая гипертрофия желез и добавочные железы. Встречаются также аномалии отдельных структур слюнных желез в форме атрезии, сужения и эктазии протоков, формирования ацинарных или протоковых кист.
Из группы приобретённых заболеваний слюнных желез в практике стоматологов наибольшее значение имеют сиалоадениты (первичные и вторичные), слюннокаменная болезнь (сиалолитиаз), опухоли и опухолеподобные заболевания.
■ - ■ .
СИАЛОАДЕНИТЫ
[■■:'..'■ ■.'.'.
Первичными сиалоаденитами являются воспалительные поражения слюнных желез при эпидемическом паротите и цитр-мегаловирусной инфекции.
Эпидемический паротит— вирусное заболевание с локализацией воспалительного процесса в околоушных слюнных железах. Встречается в детском и юношеском возрасте, нередко в форме эндемических вспышек в организованных коллективах. Входными воротами инфекции (возбудитель РНК-содержащий вирус) являются слизистая обо-
 1 срилл^уч
1 срилл^уч
лочка полости рта, носа и глотки. В последующем развивается виру-семия, и происходит фиксация вируса в слюнных железах.
Макроскопически эпидемический паротит проявляется увеличением одной или обеих околоушных желез при отсутствии изменений кожи. В раннем периоде болезни отмечается отёк околоушной клетчатки и слизистой полости рта в зоне околоушного (стенонова) слюнного протока. Ареной для развития воспалительного процесса является межуточная ткань железы, где накапливается серозный экссудат с небольшим количеством лимфоцитов и макрофагов. Сосудистые расстройства проявляются гиперемией капиллярной сети с микротромбозом и диапедезными кровоизлияниями. В эпителии ацинусов и протоков пораженной железы возникают дистрофические изменения с нарушением секреции слюны. Наблюдающиеся при эпидемическом паротите повреждения в околоушных слюнных железах, как правило, не оставляют после себя структурных ШШШ^а^
Цитомегаловирусная инфекция.Её^возюудитель — ДНК-содержа-щий вирус группы герпес. Манифестные клинические формы заболевания обычно бывают у детей в возрасте до 2-х лет, а у взрослых инфекция часто протекает латентно. Различают локализованную и генерализованную формы болезни.
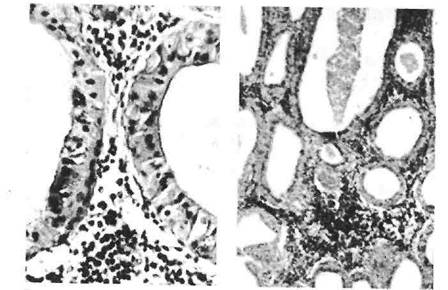
При локализованной форме доминируют поражения слюнных желез, чаще околоушных. Среди клеток эпителия выводных протоков и ацинусов железы появляются гигантские одноядерные клетки с перинуклеарным ободком просветления (цитомегалы типа «совиного глаза»). В интерстиции желез наблюдается рассеянная лим-фогистиоцитарная инфильтрация (рис. 23). В исходе цитомегалови-русного сиалоаденита возможен склероз железы.
При генерализованной форме цитомегалии, помимо слюнных желез, цитомегалический метаморфоз клеток эпителия с лим-фоиднои инфильтрацией стр_омы может наблюдаться в печени, почках, легких, поджелудочной железе.
Вторичные сиалоаденитыразвиваются как осложнения стоматитов, сиалолитиаза или в результате попадания в протоки желез инородных тел. По течению и клинико-морфологической характеристике выделяют острые (с разными формами экссудативного воспаления) и хронические сиалоадениты.
Острый сиалоаденит. Поначалу характеризуется воспалительным отеком железы с умеренной инфильтрацией интерстиция
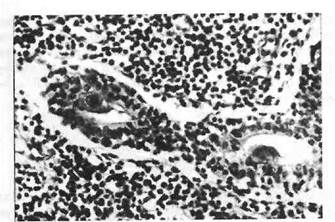
Рис. 23. Клетки-гиганты в протоках околоушной слюнной
железы при цитомегаловирусной инфекции. В строме железы
массивная лимфоидная инфильтрация.
лимфоцитами. Затем воспаление прогрессирует, в экссудате накапливаются зернистые лейкоциты, и в пораженных железах при этом могут появляться очаги расплавления ткани — гнойный сиалоаде-нит. Гнойный экссудат из зоны поражения железы может распространяться на околожелезистую клетчатку с развитием флегмоны.
Хронический сиалоаденит характеризуется сочетанием в слюнных железах воспалительных и склеротических процессов. В случаях особенно длительного течения заболевания наблюдается атрофия ацинарных структур, и они замещаются волокнистой соединительной тканью и жировой клетчаткой (липоматоз железы). В результате склероза в железе возможно сдавление протоков с эктазией их проксимальных отделов и нарушением слюноотделения, что клинически проявляется синдромом ксеростомии.
Своеобразным вариантом хронического воспаления слюнной железы, в морфологических проявлениях которого доминирует выраженная лимфомакрофагальная инфильтрация ее стромы, является сиалоаденит при синдроме Шегрена.В этиологии этого синдрома усматривается роль вирусной инфекции и наследственности, а ведущим звеном патогенеза болезни считают аутоиммунные нарушения. UC3/LC6 Ш. £А^а-?^Ля..$£ UjtO?&/e&£> ^
|

|
При гематогенном или лимфогенном заносе в слюнные железы возбудителей туберкулеза и сифилиса возникающие в них воспалительные изменения приобретают специфические черты и диагностируются морфологами на нозологическом уровне (см. учебник А. И. Струкова и В. В. Серова «Патологическая анатомия», раздел «Гранулематозное воспаление»).
СИАЛОЛИТИАЗ (СЛЮННОКАМЕННАЯ БОЛЕЗНЬ)
Сиалолитиаз характеризуется образованием в протоках или ацинусах слюнных желез конкрементов (камней). Последние по мере увеличения объема обтурируют протоки, вызывая эктазию их проксимальных отделов и воспаление в окружающей ткани. Чаще камни образуются в поднижнечелюстных железах. Считают, что формирование в слюнных железах камней связано с функциональной неполноценностью самих желез, когда в результате дискинезии протоков нарушается активный отток слюны. Дегидратированная слюна и содержащиеся в ней соли кальция (фосфаты и карбонаты), а также десквамированный эпителий протоков и ацинусов и колонизирующиеся в их просвете бактерии составляют матрицу для образования камней. Прямые причины камнеобразования не всегда можно установить, известно лишь, что сиалолитиаз часто наблюдается при попадании в протоки желез инородных тел и воспалительных изменениях слизистой оболочки полости рта.
В зависимости от химического состава слюнные камни могут быть
мягкими и плотными, а размеры их варьируют от песчинки до кури
ного яйца. При обтурации камнем протока желез блокируется от
ток слюны, при этом в эпителии ацинусов и протоков прогрессиру
ют дистрофические изменения вплоть до гибели и слущивания клеток.
При значительной эктазии протоков возможен разрыв их стенок с
выходом в интерстиций инфицированной слюны и развитием вос
палительного процесса (осложненный сиалолитиаз). Чаще слюнно-
каменная болезнь имеет хроническое течение с периодическими обо
стрениями. В исходе заболевания возможно полное замещение
пораженной железы соединительной тканью, или на месте ее оста
ются ретенционные протоковые кисты с жидким или желеобразным
содержимым — мукоцеле (рис. 24,25). о
Рис.25. Просвет протоковой кисты заполнен
дегидратированной слизью (мукоцеле). В стенке —
воспалительная инфильтрация.
Рис.24. Ретеннионная киста, сформировавшаяся в небной слюнной железе при сиалолитиазе.
 ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
Источником опухолевого роста в слюнных железах могут стать эпителиальные клетки, выстилающие секреторные отделы, выводные протоки (вставочные, исчерченные, внутри- и междольковые, общий выводной проток) и миоэпителиальные клетки, содержащие в цитоплазме сократительные элементы. Эти клетки обычно залегают между секреторными клетками и их базальной мембраной и способствуют продвижению секрета. Возможно развитие опухолей и из элементов стромы желез.
В соответствии с номенклатурой ВОЗ опухоли слюнных желез делятся на три основные группы — эпителиальные, неэпителиальные,неклассифицируемые. Выделяют также пограничные псевдоопухолевые процессы.
Ниже приводится клинико-морфологическая характеристика наиболее часто встречающихся опухолей больших и малых слюнных желез.
К эпителиальным доброкачественнымопухолям относят плеоморфную аденому, моно-морфную аденому, оксифильную аденому и аденолимфому.
Плеоморфная адено-м а (смешанная опухоль) является самой частой доброкачественной опухолью слюнных желез. Более чем в половине случаев локализуется в околоушных (рис. 26) и лишь в 20% — в малых (чаще небных) слюнных железах. Множественные опухоли (более чем в одной железе) возникают редко. Плеоморфные аденомы в два раза чаще встречаются у  женщин, преимущественно в Рис.26. Плеоморфная аденома околоушной возрасте 50—60 лет. Случаи
женщин, преимущественно в Рис.26. Плеоморфная аденома околоушной возрасте 50—60 лет. Случаи
слюнной железы у женщины 55 лет (из возникновения подобных опу-
наблюдений проф. П. И. Ивасенко). холей у детей редки. Опухоль
растет медленно (до 15 лет), в виде узла округлой или овальной формы, иногда бугристого, плотноватой или эластической консистенции, размером до 6 см. В толще опухоли заметны полупрозрачные хрящевидные или слизистые участки. По всему периметру опухоль окружена тонкой капсулой.
Использование термина «смешанная опухоль» для обозначения плеоморфных аденом отражает ранее существовавшее мнение об особенностях их гистогенеза: допускалось происхождение опухоли из эпителия и мезенхимы. Однако в настоящее время можно считать установившимся представление только об эпителиальной природе опухоли, и ныне термин «смешанная опухоль» отражает скорее сложность и необычность строения ее, чем особенности гистогенеза. Предпочтительным в современной онкологической литературе является термин «плеоморфная аденома».уЭпителиальный компонент опухоли представлен железистыми, микрокистозными, трабекулярными, солидно-альвеолярными структурами из эпителиальных клеток различной формы и с разными соотношениями ядра и цитоплазмы. Нередко выявляются правильно сформированные железистые трубки с двухслойным расположением клеточных элементов, причем базаль-ные слои клеток в них по локализации и формальным морфологическим признакам могут напоминать миоэпите-лий (рис. 27)лГак называемый мезенхимальнъщ. (рис. 28 а) компонент в опухоли составляет отечная ткань с редко расположенными в ней клеточными элементами звездчатой или 
~ л. / Рис. 27. Плеоморфная аденома около-
вытянутои формы (миксоид- „ : FV , - ~
J ^ г ч ушной слюнной железы. Зона туоулярнои
НЫе ЗОНЫ). Встречаются ГИалИ- аденомы с кистозным расширением про-
ноподобные поля из компак- токов.
 | |||
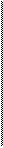 | |||
|
|
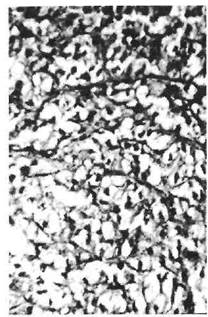
тного эозинофильного вещества с единичными клетками округлой формы, напоминающими хондроциты (хондроидные зоны, рис. 28 б). Плеоморфная аденома может рецидивировать, и особенно те ее формы, в которых преобладают миксоидные зоны. Описаны случаи злокачественной трансформации длительно существующих плеоморфных аденом, чему соответствует термин «рак в плеоморфной аденоме».
| Рис. 28 а. Плеоморфная аденома. Зона миксоматозной ткани и протоковые структуры с формированием кист. |
Мономорфная аденома — доброкачественная опухоль разных гистологических вариантов. Чаще локализуется в околоушной и поднижнечелюстной железах, растет медленно, имеет вид инкапсулированного узла округлой формы, диаметром до 2 см, мягкой или плотноватой консистенции, беловато-розового или коричневатого цвета. Гистологическая диагностика мономорфной аденомы представляет известные трудности, и связано это с тем, что по строению она принципиально не отличается от эпителиального компонента плеоморфной аденомы, но в ее морфологической панораме отсутствует мезенхимальный компонент. Мономорфные аденомы характеризуются однородностью строения. В них могут пре-
Рис. 28 б. Плеоморфная аденома. Хондроидный компонент опухоли.
обладать то тубулярные структуры в виде железистых просветов с двухслойной выстилкой {аденома тубулярного строения), то тра-бекулярные тяжи, разделенные тонкими прослойками соединительной ткани {аденома трабеку-лярного строения). Наконец, вариантом мономорфной аденомы может быть и так называемая ба-зально-клеточная аденома, которая имеет сходство с базалиома-ми кожи (мелкие мономорфные клетки располагаются палисадо-образно по периферии клеточных комплексов). Преобладание светлых клеток в структуре мономор-фных аденом дало основание некоторым авторам выделить
' '., . особую группу светлоклеточных
Рис. 29. Мономорфная светлоклеточная / -т\ п
аденома поднижнечелюстной слюнной аденом (рис. 29). При ЯВНОМ СХОД-
железы. стве структур таких опухолей с
эпителиальным компонентом плеоморфной аденомы они отличаются преобладанием в общем массиве паренхимы клеток со светлой, оптически «пустой» цитоплазмой, которые образуют солидные или солидно-альвеолярные пласты. Большинство исследователей предполагают миоэпителиальную природу светлых клеток.
Оксифильная аденома (онкоцитома) — редкая доброкачественная опухоль слюнных желез. Возникает преимущественно в околоушной железе у женщин в возрасте 60 лет и старше. Окружена капсулой, на разрезе коричневатого цвета. Микроскопически представлена довольно крупными клетками с зернистой эозинофиль-ной цитоплазмой и небольшими ядрами. Такие клетки образуют солидно-альвеолярные структуры, разделенные прослойками стромы с тонкостенными сосудами.
С эпителием протоков слюнных желез связывают происхождение аденолимфомы. Это относительно редкая опухоль, встречается почти исключительно в околоушных слюнных железах у мужчин по-

|
| жилого возраста. Имеет вид четко отграниченного узла до 5 см в диаметре, серовато-белого цвета, дольчатого строения, с множеством мелких и крупных кист. Эпителий, выстилающий железистые полости и кисты аденолимфомы, напоминает эпителий слюнных трубок и, как правило, расположен в два слоя. Цитоплазма эпителиальных клеток довольно обильная, эозинофильная, зернистая. Клетки внутреннего слоя имеют цилиндрическую форму и апикально расположенное небольшое темное ядро. Наружный (базальный) слой составляют клетки кубической формы с более светлыми округлыми ядрами (рис. 30). Строма опухоли обильно инфильтрирована лимфоидными и плазматическими клетками (рис. 31), нередко в ней формируются типичные лимфоидные фолликулы со светлыми центрами размножения. Предполагают, что лимфопролиферативные процессы в строме аденолимфомы отражают общие иммунные реакции организма. Злокачественная трансформация опухоли наблюдается крайне редко. К эпителиальным новообразованиям слюнных желез с местноде-струирующимростом относят ацинарно-клеточную опухоль. Она возникает из эпителия ацинусов и терминальных отде- |
Рис. 30. Аденолимфома. Двухслойное расположение клеток, выстилающих железистую полость.
Рис. 31. Аденолимфома малой слюнной железы. Тубулярные структуры со скоплением лимфоидных элементов в строме.
лов протоковой системы. Макроскопически это серовато-коричневый узел, нередко дольчатого вида, нечетко отграниченный от окружающей ткани железы. Микроскопически опухоль представлена солидными пластами из округлых и полигональных клеток с обильной зернистой цитоплазмой и компактным ядром. Клеточные элементы паренхимы имеют четко очерченные контуры. Зернистость цитоплазмы, отражающая специфическую секреторную функцию опухолевых клеток, лучше выявляется при ШИК-реакции. Строма опухоли образована узкими фиброзными прослойками с тонкостенными сосудами капиллярного типа. Как правило, на микроскопическом уровне в ацинарно-клеточных опухолях выявляются признаки инфильтративного роста их.
К злокачественным эпителиальнымопухолям слюнных желез относят мукоэпидермоидную опухоль, аденокистозный рак, аденокар-циному, эпидермоидный рак, недифференцированный рак.
Муктээпидермоидная опухоль характеризуется двои-ной дифференцировкой клеток — в эпидермоидные и слизеобразу-ющие. Встречается в любом возрасте, несколько чаще у женщин, преимущественно в околоушной железе. Из малых слюнных желез могутпоражаться небные. Более чем в половине случаев между опухолью и окружающей тканью отсутствует четкая граница. Как правило, опухоль имеет округлую форму, плотную консистенцию, на разрезе — серовато-белого или серовато-розового цвета, в <
Последнее изменение этой страницы: 2016-06-08
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...