
Категории:
ДомЗдоровьеЗоологияИнформатикаИскусствоИскусствоКомпьютерыКулинарияМаркетингМатематикаМедицинаМенеджментОбразованиеПедагогикаПитомцыПрограммированиеПроизводствоПромышленностьПсихологияРазноеРелигияСоциологияСпортСтатистикаТранспортФизикаФилософияФинансыХимияХоббиЭкологияЭкономикаЭлектроника
Различают три степени растяжения связок.
Полные травматические переломы.
Различают патологические переломы (возникают на фоне измененной предшествующим заболеванием структуры костной ткани) и травматические, "обычные"; закрытые и открытые, то есть с наличием раны; без смещения или со смещением отломков кости; косые, поперечные и оскольчатые. Как правило, перелом - результат действия чрезмерной для кости механической нагрузки в момент травмы. Реже встречаются так называемые хронические переломы вследствие небольших, но продолжительных нагрузок.
Перелом - нарушение анатомической целости кости вследствие травмы. Признаки перелома:
- интенсивная боль в месте повреждения;
- нарушение формы и длины конечности по сравнению со здоровой;
- невозможность движения конечностью;
- патологическая подвижность (там, где ее не должно быть) в месте перелома.
Наибольшую опасность представляют открытые переломы, когда повреждается кожа, что создает возможность попадания в рану инфекции.
Разрушение при переломе костной ткани и повреждение окружающих кость мягких тканей приводит к внутреннему или наружному (при открытом переломе) кровотечению. При множественных или тяжёлых открытых переломах крупных костей возможно развитие травматического шока.
Первая помощь при переломах костей должна включать остановку кровотечения, обезболивание, наложение повязки при наличии раны и транспортную иммобилизацию.
Иммобилизация – это создание условий для неподвижности поврежденной части тела. Иммобилизация обязательно должна быть применена при переломах костей, суставов, повреждении нервов, крупных сосудов, обширных повреждениях мышц, ожогах большой площади тела. В этих ситуациях движения, которые совершает пациент произвольно, или непроизвольно при транспортировке могут нанести вред его здоровью.
Транспортная иммобилизация – это создание неподвижности конечности на время, необходимое для доставки пациента в травмопункт или больницу. Она позволяет избежать дальнейшего повреждения окружающих место перелома сосудов, нервов, мягких тканей острыми костными отломками и, таким образом, уменьшает опасность развития травматического шока, значительной кровопотери и инфекционных осложнений. Транспортная иммобилизация накладывается на несколько часов, иногда на несколько дней, если стационар оказывается далеко от места происшествия.
Иммобилизация сломанных конечностей проводится при помощи табельных шин:
Транспортные шины (они могут быть деревянными; проволочными, которые выпускаются нескольких типов, размеров, длиной 75—100 см, шириной 6—10 см, хорошо моделируются по рельефу конечности, применимы при повреждениях различной локализации; пластмассовыми, пневматическими, вакуумными), выпускаемые промышленностью, называют стандартными (рис.). При отсутствии стандартных шины для транспортировки используют импровизированные шины из подручного материала — досок, лыж, фанеры, прутьев и др. Основное правило наложения транспортной шины — иммобилизация двух сегментов, соседних с поврежденным. Например, при переломах костей голени шины фиксируют бинтами к стопе, голени и бедру, при переломах плеча — к предплечью, плечу и грудной клетке.
Требования к транспортной иммобилизации следующие:
Шина должна быть наложена не только на место повреждения, а захватывая два ближайших сустава, иногда возникает необходимость в обездвиживании трех близлежащих суставов. Делается это для того, чтобы исключить движения в суставах, которые передаются на поврежденную конечность. Кроме того, при переломе конечности в близлежащем суставе может произойти вывих головки сломанной кости.
Сломанной конечности необходимо придать правильное положение. Эта мера уменьшает возможность травмы близлежащих тканей, сосудов и нервов. При открытых переломах на рану накладывается повязка.
Перед наложением шины, при возможности надо провести обезболивание.
Жесткая шина должна быть наложена на одежду, или в местах трения с костными выступами подкладывается вата, мягкая ткань.
Иммобилизация должна быть достаточной для создания неподвижности поврежденной кости, так как неправильная или неполная иммобилизация может привести к нанесению большего вреда, чем пользы.
Первая помощь
Прежде всего, необходимо предотвратить попадание инфекции в рану и одновременно обездвижить поврежденную конечность. Это сделает менее болезненной последующую доставку пострадавшего в лечебное учреждение, а также уменьшит вероятность смещения отломков.
Запрещается исправлять деформацию конечности, так как это может усилить страдания больного, вызвать у него развитие шока!
При открытом переломе кожу вокруг раны необходимо смазать раствором йода, наложить стерильную повязку, после чего приступить к иммобилизации. Все виды переломов необходимо непосредственно на месте несчастного случая иммобилизировать с помощью транспортных шин или подручными средствами (доска, рейка, пучки хвороста и др.). Наиболее удобны в пользовании гибкие шины Крамера.
Еще раз повторим правила иммобилизации при переломе конечности:
- шина должна фиксировать не менее двух суставов, а при переломе бедра - все суставы нижней конечности;
- подгонку шины проводят на себе, чтобы не нарушать положение травмированной части тела;
- накладывать шину поверх одежды и обуви, которые при необходимости разрезают;
- для предупреждения сдавливания тканей в местах костных выступов накладывают мягкий материал;
- шину нельзя накладывать с той стороны, где выступает сломанная кость.
Иммобилизацию обычно проводят вдвоем - один из оказывающих помощь осторожно приподнимает конечность, не допуская смещения отломков, а другой - плотно и равномерно прибинтовывает шину к конечности, начиная от периферии. Концы пальцев, если они не повреждены, оставляют открытыми для контроля за кровообращением. При ограниченном количестве перевязочных средств шины фиксируют кусками бинта, веревки, ремнями.
При иммобилизации необходимо фиксировать не менее двух суставов, расположенных выше и ниже области перелома, чтобы исключить подвижность поврежденного сегмента конечности.
Иммобилизацию переломов плеча лучше проводить шиной Крамера. Ее накладывают от середины лопатки здоровой стороны, затем шина идет по спине, огибает плечевой сустав, спускается по плечу до локтевого сустава, изгибается под прямым углом и идет по предплечью и кисти до основания пальцев. Перед наложением шины оказывающий помощь предварительно придает ей форму, прикладывая к себе: укладывает свое предплечье на один из концов шины и, захватив свободной рукой другой конец, направляет ее по задне-наружной поверхности через надплечье и спину до надплечья противоположной стороны, где и фиксирует рукой и делают нужный изгиб шины.
При переломе бедра наружную шину накладывают на протяжении от стопы до подмышечной области, внутреннюю до паха.
Иммобилизацию можно улучшить дополнительным наложением шины Крамера по задней поверхности бедра и подошве стопы.
При переломе бедра неподвижность всей конечности осуществляется длинной шиной - от стопы до подмышечной впадины.
При переломе костей голени шину Крамера накладывают от пальцев до верхней трети бедра, при травме стопы - до верхней трети голени. При тяжелых переломах голени заднюю шину укрепляют боковыми шинами.
В случае отсутствия шины Крамера иммобилизацию переломов голени проводят двумя деревянными планками, которые фиксируют по бокам от конечности на том же протяжении. Допустима иммобилизация бедра и голени методом «нога к ноге», который однако мало надежен и может быть использован лишь как крайнее средство.
При переломе костей стопы накладывают две лестничные шины. Одну из них накладывают от кончиков пальцев по подошвенной поверхности стопы и затем, согнув под прямым углом, - вдоль задней поверхности голени, почти до коленного сустава. Шину моделируют по очертанию задней поверхности голени. Дополнительно накладывают боковую шину в форме буквы V, накладывают вдоль наружной поверхности голени с таким расчетом, чтобы она охватила подошвенную поверхность стопы наподобие стремени. Шины прибинтовывают к конечности.

Переломы костей кисти иммобилизируют шиной, уложенной по ладонной поверхности, предварительно вложив в ладонь кусок ваты или ткани.
При переломе костей предплечья фиксируют как минимум кисть и область локтевого сустава. Руку подвешивают на косынку.
 Первая помощь при переломах костей таза. Удар или сдавливание области таза при обрушении, падении с высоты, отбрасывании ударной волной могут привести к переломам костей таза.
Первая помощь при переломах костей таза. Удар или сдавливание области таза при обрушении, падении с высоты, отбрасывании ударной волной могут привести к переломам костей таза.
Переломы костей таза сопровождаются изменением формы таза, резкими болями и отёком в области перелома, невозможностью ходить, стоять, поднимать ногу.
Характерной позой является "поза лягушки”, когда пострадавший лежит на спине с разведёнными ногами, полусогнутыми в тазобедренных и коленных суставах.
Действия по оказанию первой помощи:
Положите пострадавшего на жесткие носилки или деревянный щит спиной вниз.
Ногам придайте полусогнутое положение.
Под колени положите плотные валики из одежды, одеял и т.п.
При переломе переднего отдела таза наложите кольцевую фиксирующую повязку
Первая помощь при переломах позвоночника. При переломах позвоночника, чрезвычайно тяжелом повреждении, возникающем при падении с высоты, удара в спину, резким сгибании туловища во время упражнений, отмечается резкая боль, иногда выпячивание поврежденных позвонков, кровоподтеки, припухлость. Чувство онемения и отсутствие движений в конечностях ниже области перелома, самопроизвольное мочеиспускание свидетельствует о повреждении спинного мозга.
Оказывая помощь, необходимо соблюдать исключительную осторожность, т.к. даже небольшие смещения позвонков могут вызвать дополнительное повреждение или разрыв спинного мозга.
Поэтому пострадавшего, не допуская перегиба позвоночника, по команде, укладывают на жесткие носилки или достаточно широкую доску в положение на спине. Под колени и под шейный отдел позвоночникам подкладывают валик. Пострадавшего фиксируют лямками.
В случаи перелома шейного отдела позвоночника под шею и вокруг головы кладут валики из одежды. Для эвакуации по наклонным или вертикальным спускам пострадавшего необходимо прочно привязать к носилкам (доске) и наложить импровизированный воротник, т.е. обернуть шею несколькими слоями мягкой ткани из одежды и забинтовать.
При транспортировке на носилках достаточно зафиксировать голову и шею импровизированными валиками из одежды.
Перенос и транспортировка пострадавших с переломами без иммобилизации недопустимы даже на короткие расстояния!
Щадящая транспортировка при переломах имеет первостепенное значение. Большинство больных с переломами перевозят в положении лежа. Как правило, пострадавшие с переломами нижних конечностей не могут самостоятельно добраться до транспорта.
Рис.. Способы переноски пострадавших: а - на носилках; б - с помощью подручных средств; в - на себе.
Перелом ключицы и разрыв ключично-акромиального сустава.
Переломы ключицы возникают часто и составляют около 15% от всех переломов костей. Очень часто переломы ключицы происходят у детей и подростков.
Механизм перелома ключицы чаще всего представляет собой прямое воздействие травмирующей силы – удар по ключице. Повреждение ключицы может возникнуть в результате падения на плечо, прямую руку, локоть.
Переломы ключицы возникают в результате падения, например с велосипеда. В виду того, что ключица покрыта практически только кожей, её перелом, отёк и деформация хорошо видны невооруженным глазом.

Под влиянием тяги мышц (в основном грудино-ключично-сосцевидной или кивательной мышцы) центральный отломок ключицы смещается вверх и назад, а периферический, вследствие тяжести конечности смещается вниз и кнутри. Пациент жалуется на боли в области перелома, боль при движении рукой, ограничение движений в плечевом суставе. В области перелома возникает припухлость, кровоизлияние.
При осмотре обнаруживают укорочение надплечья со стороны поврежденной ключицы. Часто смещение отломков ключицы заметно на глаз.
В качестве первой помощи необходимо подвесить руку пациента на косынке и отправить пациента в ближайшее лечебное учреждение. Если время позволяет или требуется продолжительная транспортировка, но накладывается восьмиобразная повязка, цель которой отвести надплечья назад и зафиксировать их в этом положении.

Переломы ребер. Переломы ребер при травмах встречаются достаточно часто. Они составляют до 5% от всех переломов. В связи с уменьшением эластичности ребер с возрастом, чаще ломаются ребра у пожилых людей.
Переломы ребер возникают:
при падении на грудную клетку.
при прямом ударе по грудной клетке.
при сдавлении грудной клетки.
В зависимости от травмирующего предмета ребро может ломаться в одном или в двух местах. При высокой кинетической энергии травмирующего предмета возникают оскольчатые переломы.

Перелом одного ребра называется изолированным, перелом нескольких ребер – множественным.
Сами по себе переломы ребер не опасны и достаточно быстро заживают, опасность представляют собой сопутствующие повреждения внутренних органов. При множественных переломах ребер отломки могут смещаться в разных направлениях, травмировать близлежащие ткани и органы и вызывать опасные осложнения.
Переломы ребер осложняются повреждениями оболочки легких – плевры, самих легких. При повреждении легких и плевры существует опасность возникновения гемоторакса (скопление крови в грудной полости между внутренней и наружной оболочкой легких), пневмоторакса (скопление воздуха в грудной полости). Иногда воздух из легких попадает в подкожную клетчатку, что называется подкожная эмфизема. Пациента беспокоит боль в грудной клетке, которая усиливается при глубоком дыхании, кашле, разговоре. Боль может уменьшаться в положении больного сидя и усиливается при движениях.
 Первая помощи при неосложненных переломах ребер сводится к наложению фиксирующей повязки на грудную клетку, местного применения тепла и в применении обезболивающих средств. На выдохе грудную.клетку туго забинтовывают. Стянутые в положении выдоха ребра совершают очень ограниченные движения при дыхании. Это уменьшает болевые ощущения и вероятность травмирования костными отломками тканей.
Первая помощи при неосложненных переломах ребер сводится к наложению фиксирующей повязки на грудную клетку, местного применения тепла и в применении обезболивающих средств. На выдохе грудную.клетку туго забинтовывают. Стянутые в положении выдоха ребра совершают очень ограниченные движения при дыхании. Это уменьшает болевые ощущения и вероятность травмирования костными отломками тканей.
Повреждение органов грудной полости и живота.
Кроме сотрясений, ушибов, сдавлении грудной стенки, легких и сердца, переломов ребер и др. костей, наблюдаются закрытые повреждения ушибы органов грудной полости. Обычно после травмы у больных развиваются: резко выраженное падение сердечной деятельности, одышка, бледность, цианоз, холодный появления шока, а иногда и потери сознания.
При оказании помощи при ушибах органов грудной полости необходимо обеспечить покой, назначить постельный режим, согревание Обычно после такого лечения все симптомы вскоре проходят (если нет переломов костей или повреждений органов).
При переломах ребер и разрывах легкого может развиться пневмоторакс или гемоторакс. Воздух, накопившийся в плевральной полости, сдавливает легкое и смещает средостение в здоровую сторону. Нарушая функцию сердца и дыхания, он выходит также в подкожную клетчатку, в результате чего образуется подкожная эмфизема. При повреждении межреберных и других сосудов грудной клетки или при разрыве легкого возникает кровотечение в плевральную полость и образуется гемоторакс.
Пневмотораксом называется скопление воздуха в плевральной полости. Различают открытый, закрытый и клапанный пневмоторакс. Скопление воздуха в плевре, который через рану грудной стенки или через крупный бронх сообщается с атмосферным воздухом, называется открытым пневмотораксом. При закрытом пневмотораксе воздух в плевральной полости не сообщается с внешней средой.
Скопление воздуха в плевре в небольшом количестве обычно не вызывает нарушений и если его дальнейшее поступление прекращается, то он рассасывается. Значительное скопление воздуха, особенно под давлением (клапанный пневмоторакс), приводит к сдавлению легкого, смещению средостения, нарушая дыхание и сердечную деятельность. Опасность открытого пневмоторакса в том, что при дыхании воздух входит и выходит из плевры, что инфицирует плевру и приводит к баллотированию средостения, раздражению нервных окончаний и уменьшению дыхательной поверхности легких. При этом проявляется выраженная одышка, цианоз, учащение пульса, ограничение дыхательных экскурсий больной стороны грудной клетки, появление подкожной эмфиземы. Открытый пневмоторакс осложняется шоком более, чем у 60 % пострадавших.

Помощь при открытом пневмотораксе должна заключаться в наложении герметической (окклюзионной) повязки и срочной госпитализации. Если у пострадавшего имеется открытое повреждение брюшной полости, в таком случае сначала на рану накладывают стерильную ватно-марлевую подушечку или салфетку. Поверх них, по типу компрессов накладывают непроницаемый для воздуха материал из плёнки, пакета. Герметизирующий материал укрепляют бинтовой повязкой.

Подкожная эмфизема при травме грудной клетки является внешним выражением закрытого повреждения легкого. Это состояние, несмотря на устрашающие проявления, не требует применения специальных лечебных мероприятий даже при сильных степенях развития. Из подкожной клетчатки воздух обычно вскоре рассасывается. Но необходима госпитализация, возможно необходима операция..
При травмах органов грудной полости производится эвакуация пострадавших в стационар в положении сидя. При легких травмах и удовлетворительно самочувствии возможно самостоятельное передвижение 
Закрытые повреждения органов брюшной полости.
Сильный удар каким-либо предметом по животу при расслаблении брюшной стенки или, наоборот, при ударе животом, нижней частью грудной клетки при падении на твердое тело является типичным механизмом травмы при разрыве органов живота. Это может быть печень, селезенка, кишечник, мочевой пузырь…
Более обширными разрывы полых органов бывают, если они в момент удара был и наполнены. Спавшиеся кишечные петли и желудок разрываются редко.
В момент разрыва органа появляется резкая боль в животе ("кинжальная"). Пострадавший бледен, язык сухой, отмечается одышка. Типично положение больного на боку с притянутыми к животу коленями. Брюшная стенка напряжена, характерен "доскообразный" живот за счет напряжения его прямых мышц. .
Первая помощь при травмах живота заключается только в осторожной эвакуации пострадавшего в удобном для него положении. Категорически не рекомендуется прием воды или тем более пищи или медикаментов
Черепно-мозговая травма.
Травматические повреждения головного мозга могут быть открытыми и закрытыми. Наиболее часто встречаются закрытые травмы, которые, в свою очередь, делятся на сотрясение головного мозга, ушибы головного мозга и сдавление головного мозга.
Проявления:
- утрата сознания различной длительности и глубины в зависимости от тяжести повреждения;
- общемозговые симптомы - в виде головной боли, тошноты, рвоты, головокружения;
- очаговые симптомы - в виде двигательных, чувствительных и координаторных расстройств.
Сотрясение головного мозга характеризуется кратковременной утратой сознания, головной болью, головокружением, тошнотой, рвотой. Нередко наблюдаются вегетативные расстройства в виде бледности кожных покровов, учащения пульса, колебаний артериального давления.
Ушиб головного мозга бывает легкой, средней, тяжелой степени и характеризуется более длительной утратой сознания, по выходе из которой отмечается выпадение памяти на событие, предшествовавшее травме. При тяжелой степени ушиба выявляются нарушения двигательной функции конечностей, расстройство речи. Возможны психомоторное возбуждение, эпилептические припадки, расстройства деятельности сердечно-сосудистой и дыхательной систем. Характерны также рвота, различный диаметр зрачков.
Сдавление головного мозга обусловлено излившейся из поврежденных сосудов кровью, а также костными отломками при вдавленных переломах черепа.
При сдавлении характерны те же проявления, что и при сотрясении и ушибе мозга, только нарастающие с течением времени.
Пострадавших с черепно-мозговой травмой следует немедленно доставить в лечебное учреждение!
До приезда машины скорой помощи необходимо освободить пострадавшего от стесняющей одежды, создать для него полный покой. Транспортировать только в лежачем положении. В домашних условиях - положить холод на голову. При рвоте - повернуть голову пострадавшего в сторону для предупреждения попадания рвотных масс в дыхательные пути. В случае остановки дыхания и сердечной деятельности немедленноначать оживление организма. При психомоторном возбуждении необходимо фиксировать пострадавшего до прибытия врача.
Контузия – патологическое состояние, возникающее в результате резкого механического воздействия на всю поверхность тела или на большую её часть независимо от наличия или отсутствия при этом видимых нарушений целостности тканей. Взрывная, воздушная или водяная ударные волны, внезапное изменение ускорения (падение с большой высоты в воду, удар большой массы сыпучих тел и др.) обусловливают сжатие тела, его сосудов и полостей, гидравлический удар крови и ликвора о ткани; необычные мощные потоки импульсов с рецепторов в центральную нервную систему.
Резкое изменение атмосферного давления приводит к баротравме — поражению среднего уха и сосудов, проявляющемуся кровоизлияниями, разрывом барабанных перепонок, кровотечением из носа, ушей. Воздействие звуковой части ударной волны вызывает акустическую травму. Мощный звук в течение долей секунды приводит к дистрофическим и атрофическим изменениям в слуховом органе. К типичным для общей контузии нарушениям нередко присоединяются дополнительные местные механические повреждения органов и тканей.
Тяжелая контузия отличается длительной (до нескольких суток) потерей сознания, иногда с расстройствами дыхания и сердечно-сосудистой деятельности, с непроизвольным мочеиспусканием и дефекацией. По выходе из бессознательного состояния наблюдаются ретроградная амнезия, сильное головокружение с многократной рвотой, мучительные головные боли, резкая адинамия, глубокая заторможенность, сонливость, значительные вегетативные расстройства. Характерен синдром поражения слухового анализатора (внутреннего уха, слухового нерва), который может дополняться нарушением речи. Отмечаются временное или стойкое (чаще) снижение остроты слуха, глухота. Длительно сохраняются значительная астенизация, вегетативная и психоэмоциональная лабильность.

После тяжелой контузии, особенно сопровождающейся черепно-мозговой травмой, возможны стойкие нарушения психики (вплоть до слабоумия), посттравматическая эпилепсия и паркинсонизм. При чрезвычайно сильном воздействии поражающих факторов может наступить внезапная смерть от остановки кровообращения и дыхания.
Наибольшее клиническое значение имеет поражение ц.н.с. — коммоционно-контузионный синдром, который также может возникать при черепно-мозговой травме. Клиническая картина характеризуется кроме общемозговых и оболочечных симптомов очаговыми симптомами различной степени выраженности соответственно очагам деструкции мозговой ткани.
При контузии показана срочная госпитализация пострадавшего (транспортировка должна быть бережной — в положении лежа в безопасном положении). Необходимо учитывать опасность аспирации рвотных масс. Первая помощь при коммоционно-контузионном синдроме осуществляют по общим принципам лечения черепно-мозговой травмы.

Длительное раздавливание частей тела – тяжелая травма мягких тканей в результате их длительного сдавливания тяжелыми предметами. Эта травма приводит к грозному осложнению, которое называется синдром длительного раздавливания.
 Синдром длительного раздавливания краш синдром травматический токсикоз – тяжелое шокоподобное состояние после длительного сдавления частей тела тяжёлыми предметами, проявляется олиго- или анурией вследствие нарушения функций почек продуктами распада размозжённых тканей (например, миоглобином мышц).
Синдром длительного раздавливания краш синдром травматический токсикоз – тяжелое шокоподобное состояние после длительного сдавления частей тела тяжёлыми предметами, проявляется олиго- или анурией вследствие нарушения функций почек продуктами распада размозжённых тканей (например, миоглобином мышц).
В мирное время случаи синдрома длительного раздавливания в основном наблюдают при обвалах в шахтах, сильных землетрясениях, особенно происходящих вблизи крупных городов (до 24% от общего числа пострадавших)
· По тяжести состояния различают:
· Лёгкая степень возникает при сдавлении сегментов конечности продолжительностью до 4 ч
* Средняя степень развивается при сдавлении всей конечности в течение 6ч
· Тяжёлая форма возникает при сдавлении всей конечности в течение 7-8 ч. Отчётливо проявляются симптоматика острая почечная недостаточность и гемодинамические расстройства
· Крайне тяжёлая форма развивается при сдавлении обеих конечностей продолжительностью более 6 ч.
В основе патогенеза синдрома длительного раздавливания - всасывание токсических продуктов тканевого распада, образующихся в раздавленных тканях в результате нарушения в них кровотока. Развивается тяжелый синдром диссиминированного внутрисосудистого свертывания, который вместе с отложением миоглобина в почечных канальцах приводит к острой почечной недостаточности.
При освобождении травмированной конечности без предварительного наложения жгута в кровоток начинают поступать продукты распада тканей, что сопровождается резким ухудшением состояния пострадавшего, падением АД, потерей сознания, непроизвольной дефекацией и мочеиспусканием (турникетный шок).
Прогноз такой травмы плохой. У пациентов с раздавливанием обеих конечностей длительностью более 8 ч, шансов мало. После освобождения из-под завала быстро развивается тяжелый шок, плохо поддающийся лечению. Пострадавшие, как правило, умирают в 1-2 сутки от острой почечной недостаточности.
Транспортировка пострадавших
Огнестрельная травма требует наиболее быстрой доставки пострадавшего в специализированное лечебное учреждение. От того, как быстро и насколько правильно будет оказана помощь, зависят течение и исход поражения.
При изолированном повреждении кисти необходима транспортировка пострадавшего в стационар, имеющий специализированное отделение хирургии кисти; при повреждениях других локализаций — доставка в многопрофильное лечебное учреждение, имеющее травматологическое отделение.
При наличии у раненого шока и выраженной кровопотери, обусловленной артериальным кровотечением, потребовавшим наложения кровоостанавливающего жгута, пострадавшего следует транспортировать непосредственно в операционный блок. Наличие шока и венозного кровотечения, остановленного давящей повязкой, является показанием к доставке раненого в реанимационное отделение.
На этом закончим изложение этой лекции, посвященной теме первой медицинской помощи, в которой мы рассмотрели вопросы травматизма и первой помощи при механических травмах.
Различают три степени растяжения связок.
При первой степени растяжения наблюдается простое растяжение связок без анатомического повреждения коллагеновых волокон. Это проявляется в умеренной болезненности и небольшом отеке мягких тканей.
При второй степени происходит частичный разрыв связки, характеризующийся выраженной болезненностью, быстрым кровоизлиянием в мягкие ткани, развитием гемартроза, отека и нарушением функции сустава.
При третьей степени происходит полный разрыв связки, сопровождающийся сильной болью, а иногда и треском; кровоизлияние в окружающую сустав клетчатку, явления гемартроза и отека ярко выражены, функция сустава резко нарушается, изменяется ось конечности. Связки рвутся в месте прикрепления к кости или на их протяжении.
При оказании первой помощи проводят орошение поврежденного участка хлорэтилом или прикладывают пузырь со льдом (холодной водой), затем накладывают давящую повязку и хорошо (надежно) фиксируют сустав. При разрывах связки и капсулы сустава производится иммобилизация шиной. Дальнейшее лечение при неполных разрывах и растяжениях капсульно-связочного аппарата — консервативное, а при полных разрывах — только оперативное. Отметим, что восстановление поврежденных связок – длительный процесс. Связки срастаются много дольше сломанной кости. Поэтому лечение связочной травмы не простой и длительный процесс.

При ушибах и растяжениях связочного аппарата возможны кровоизлияния в мягкие ткани, околосуставные пространства, связки и в полость суставов (гемартроз). Растяжению подвергаются как внесуставной, так и внутрисуставной связочный аппарат и вспомогательный аппарат сустава. Это прежде всего мениски – хрящевые структуры, выполняющие важнейшую биомеханическую функцию. Признаками гемартроза сустава являются напряженный отек области сустава и распирающая боль. Гемартроз всегда является признаком внутрисуставной травмы – например, повреждения мениска коленного сустава.

При внутрисуставной травме накладывать давящую повязку не следует, но обеспечить покой сустава в физиологическом положении обязательно.
Физиологическое положение сустава – положение, при котором обеспечивается максимальный покой, при котором связки и капсула сустава максимально расслаблены.
Запомнить такое положение суставов не сложно. Такое положение суставы принимают в позе спящего человека. Например, для коленного сустава нейтральным положением будет положение легкого сгибания, для тазобедренного - сгибание и приведение, для локтевого – сгибание под прямым углом.
 .
.
Повреждения сухожилий. Наиболее распространены разрывы сухожилий. Острые травматические разрывы сухожилий происходят при внезапном чрезмерном сокращении мышцы или же при непосредственном ударе по натянутому мышечной тягой сухожилию. Разрывы, как правило, сопровождаются характерным звуком - треском. Определить разрыв сухожилия не сложно: боль, отек, нарушение контуров, деформация области сухожилия, а главное нарушение той функции, которую сухожилие выполняет. Например, при разрыве самого мощного сухожилия – ахиллова сухожилия, будет нарушена функция икроножной мышцы, то есть будет очень трудно или невозможно оторвать пятку от пола, стать на носки.

Чаще травмируются и чаще разрываются сухожилия кисти. Функция кисти при этом нарушается в соответствии с травмой сухожилия. Например, при разрыве сухожилия сгибателя 5 пальца кисти, в положении сгибания пальцев мы не увидим сгибания 5 пальца. Основная опасность разрыва сухожилий – высокая вероятность инвалидизации при неправильном лечении. Поэтому, госпитализация пострадавшего в специализированную ортопедическую клинику – основная задача первой медицинской помощи.
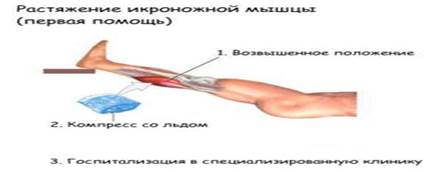
Отметим еще раз, что с большей вероятностью повреждаются «неразогретые» сухожилия у лиц с плохой физической подготовленностью, при внезапности движения. С возрастом вероятность разрыва сухожилия увеличивается.
Повреждение мышц. Собственно эта травма, так как и растяжение связок и разрыв сухожилий, не требует каких либо особых навыков оказания медицинской помощи. Холод, покой и быстрейшая госпитализация – основные принципы первой медицинской помощи. Травма мышц довольно болезненное повреждение, в местах разрыва скапливаются значительные гематомы. На практике чаще всего случаются травмы мышц конечностей и спины. Повреждения мышц бывают в виде ушибов, растяжений, полных и неполных разрывов. Серьезность травмы обычно определяется по степени утраты дееспособности. Серьезные мышечные травмы часто сопровождают переломы и нуждаются в осмотре врача.
Повреждения кости. Ушиб кости и травматический перелом. В результате ушиба например голени в области передневнутренней ее поверхности, где кожа и подкожная клетчатка прилежат к кости, возможно омертвение кожи и ее последующее отторжение. При ударах по малозащищенным мягкими тканями костям наступают не только очень болезненные ушибы надкостницы с ее отслоением, но и повреждения костей (трещины и переломы).
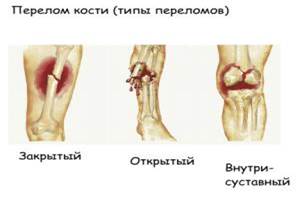
Все травматические переломы можно разделить на 3 типа закрытый перелом, открытый перелом (если повреждаются наружные покровы тела), внутрисуставный перелом (если линия перелома проходит через суставную поверхность и кровь собирается в капсуле сустава, образуя гемартроз).
Последнее изменение этой страницы: 2016-06-09
lectmania.ru. Все права принадлежат авторам данных материалов. В случае нарушения авторского права напишите нам сюда...